Partout sur la planète, la PrEPPrEP Prophylaxie Pré-Exposition. La PrEP est une stratégie qui permet à une personne séronégative exposée au VIH d'éliminer le risque d'infection, en prenant, de manière continue ou «à la demande», un traitement anti-rétroviral à base de Truvada®. bénéficie peu aux femmes. Les études montrent régulièrement un arrêt après quelques mois, et ceci dans des contextes sociaux et d’accès assez diversifiés. Parmi les pistes pour répondre aux besoins des femmes figurent l’anneau vaginal imprégné d’antirétroviraux, la PrEP injectable à longue durée d’action, qui suscite beaucoup d’attentes, et la gélule combinée contraception et PrEP sur laquelle portent les deux études rapportées ici.
Deux essais ont été menés selon la même méthodologie par une même équipe, l’un à Chitungwiza (province de Harare, troisième ville du Zimbabwe), l’autre à Johannesburg en Afrique du Sud. Tous deux ont testé la Dual Prevention Pill (DPP) : une gélule contenant le Truvada® générique (ténofovir disoproxil + emtricitabine) et un comprimé associant 150 µg de lévonorgestrel (LNG) et 30 µg d’éthinylestradiol (EE). On ne rapportera ici que les résultats de l’étude sud-africaine, la plus complète, qui inclut 96 femmes ; au Zimbabwe, l’effectif n’était que de 30 femmes, dont 26 ont terminé le suivi.

Un essai en cross-over puis libre choix
Le protocole prévoyait une comparaison entre la gélule combinée DPP et la prise des deux comprimés séparément (PrEP + contraception orale) pendant trois mois en cross-over, suivie d’une période de six mois durant laquelle les participantes utilisaient la méthode de leur choix. La durée totale de l’essai était de 48 semaines.
La population incluse était constituée de femmes sexuellement actives (activité sexuelle au cours des trois derniers mois), déjà sous contraception orale depuis au moins trois mois et en bonne santé, recrutées grâce à leur fréquentation des cliniques de planning familial et des centres de santé locaux.
Les objectifs principaux étaient l’évaluation de la préférence à l’issue de la phase randomisée, l’adhérence, la sécurité (effets secondaires perçus) et l’acceptabilité de la gélule combinée, appréhendée de façon détaillée (goût, couleur, facilité à avaler, etc.). L’étude documente aussi les caractéristiques sociales et comportementales des participantes ainsi que différentes mesures de la satisfaction sexuelle (émotions, désir, orgasme, lubrification vaginale), ce qui est rare dans ce type de protocole.
Des femmes socialement fragiles
Sur les 173 femmes présélectionnées, 96 ont été incluses. Leur âge moyen était de 27,4 ans: 32% étaient encore aux études, toutes avaient terminé le secondaire, 95% n’avaient jamais été mariées, 75% avaient des enfants et 23% vivaient avec un partenaire sexuel, les autres avec leurs parents. Sur le plan social, 36% avaient passé au moins un jour entier sans manger au cours des quatre dernières semaines, 73% étaient sans revenu personnel, 14% dépendaient financièrement d’un partenaire ou d’un mari, 44% de leur famille.
Toutes étaient déjà sous contraception orale à l’entrée dans l’étude, et 71% avaient déjà utilisé une méthode injectable à longue durée d’action : 27% Depo-Provera, 28% Noristerat, 16% un implant ou un stérilet. À l’inclusion, 90% jugeaient très important de ne pas avoir de grossesse, et 56% très important ou important de ne pas être infectées par le VIHVIH Virus de l’immunodéficience humaine. En anglais : HIV (Human Immunodeficiency Virus). Isolé en 1983 à l’institut pasteur de paris; découverte récemment (2008) récompensée par le prix Nobel de médecine décerné à Luc montagnier et à Françoise Barré-Sinoussi.
Un échec de la PrEP combinée à la contraception, mais qui confirme l’importance d’offrir un choix de méthodes
À l’issue de la phase de cross-over, 40% des participantes ont choisi la gélule combinée et 60% la prise séparée des deux comprimés. La corrélation entre la préférence exprimée à l’inclusion et le choix final est modérée, ce qui traduit des perceptions peu marquées au départ.
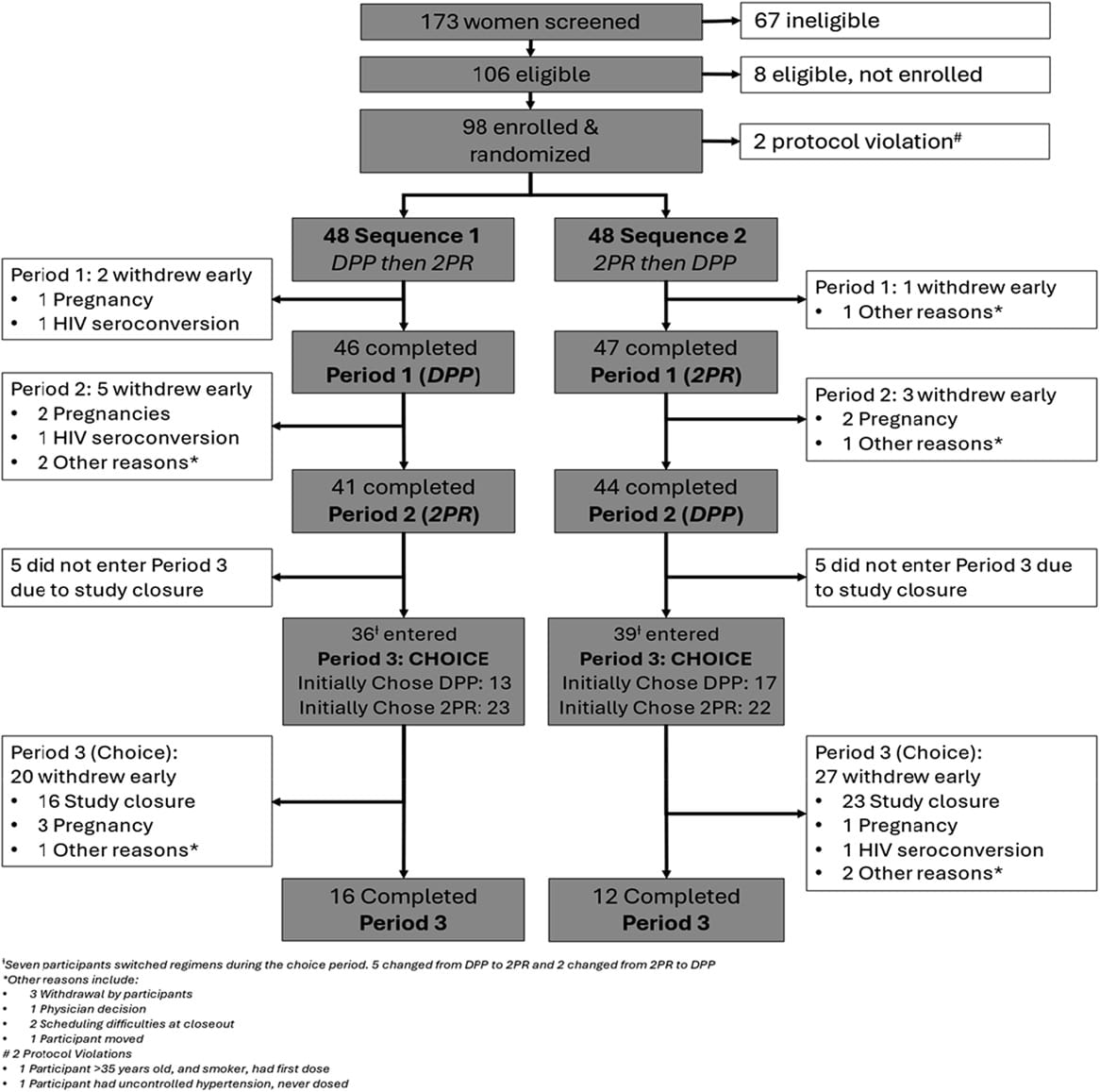
Le suivi a connu une importante déperdition, surtout après l’entrée dans la phase de libre choix: sur 96 participantes incluses, 28 sont allées jusqu’à la 48e semaine. Au cours des différentes phases de l’essai, 9 grossesses et 3 séroconversions au VIH ont été enregistrées.
Les mesures objectives d’adhérence par dosage sur sang séché (DBS, dried blood spots) montrent des concentrations compatibles avec au moins quatre prises hebdomadaires chez environ 18 % des participantes à chaque visite ; seules 10% maintiennent une adhérence constante sur l’ensemble du suivi. L’observance déclarée est très supérieure aux résultats des dosages, sans différence entre les bras durant le cross-over comme durant la période de libre choix. Plus de 75% des femmes rapportent des difficultés à avaler la gélule en raison de sa taille.
| Adhérence | Période cross-over | Période de libre choix | ||||||
|---|---|---|---|---|---|---|---|---|
| DPP | PrEP | COC | p | DPP | PrEP | COC | p | |
| Comment évaluez-vous votre prise de traitement, de très mauvaise (1) à excellente (6) ? (moyenne des moindres carrés, ET) | 4,8 (0,091) | 4,8 (0,09) | 5,0 (0,092) | 0,09 | 5,2 (0,16) | 5,0 (0,12) | 5,1 (0,12) | 0,17 |
| Auto-déclaration : à quelle fréquence avez-vous pris le traitement comme prévu, de jamais (1) à toujours (6) ? (moyenne des moindres carrés, ET) | 5,3 (0,098) | 5,3 (0,1) | 5,3 (0,099) | 0,92 | 5,2 (0,19) | 5,2 (0,15) | 5,1 (0,15) | 0,55 |
| Auto-déclaration : nombre de jours avec oubli (moyenne des moindres carrés, ET) | 1,2 (0,15) | 0,88 (0,15) | 0,61 (0,15) | 0,01 | 0,73 (0,24) | 0,69 (0,19) | 0,52 (0,19) | 0,3 |
| Proportion de jours avec prise effective (moyenne des moindres carrés, ET) | 0,96 (0,0055) | 0,97 (0,006) | 0,98 (0,0056) | 0,07 | 0,97 (0,0084) | 0,98 (0,0066) | 0,98 (0,0066) | 0,26 |
| Décompte des comprimés rendus : doses rendues − doses attendues (jours sous traitement) | ||||||||
| >12 (oubli de plus de 12 doses) | 10 (11%) | 11 (12%) | 10 (11%) | 0,84 | 3 (11%) | 7 (16%) | 6 (13%) | 0,55 |
| 4 à 12 (oubli de 4 à 12 doses) | 14 (15%) | 12 (13%) | 11 (12%) | — | 8 (30%) | 5 (11%) | 9 (20%) | — |
| −3 à +3 (nombre de doses prises proche de l’attendu) | 58 (62%) | 51 (56%) | 52 (57%) | — | 13 (48%) | 21 (47%) | 18 (40%) | — |
| −4 ou moins (au moins 4 doses prises en plus de ce qui était prévu) | 12 (13%) | 17 (19%) | 18 (20%) | — | 3 (11%) | 12 (27%) | 12 (27%) | — |
| DPP : Dual Prevention Pill (gélule combinée PrEP + contraception orale). PrEP : prophylaxie pré-exposition (Truvada générique). COC : contraceptifs oraux combinés. ET : erreur type. Source : Ndlovu N et al., J Acquir Immune Defic Syndr 2026;101(2):141-152, doi : 10.1097/QAI.0000000000003780. | ||||||||
Si la majorité des participantes jugent les deux stratégies faciles à utiliser, une proportion importante évoque des difficultés à avaler la gélule combinée et/ou les comprimés de PrEP. Cette gêne galénique n’a pas d’impact mesuré sur l’acceptabilité globale et ne distingue pas les deux stratégies.
Concernant la contribution de la méthode à la qualité de la vie sexuelle, elle apparaît plus marquée pendant la phase de cross-over que pendant la période de libre choix. Les notations des rapports sexuels (émotion, plaisir, orgasme) sur des échelles de 1 à 4 se situent très majoritairement au-delà de 3, sans différence entre les modes de prise.
Le choix plutôt qu’une stratégie unique
En conclusion, les résultats déçoivent les auteures, même si une part des participantes choisit la PrEP combinée après l’avoir essayée pendant trois mois. La gélule combinée ne résout pas les difficultés d’observance.
Ces données soulignent en revanche l’absence de supériorité d’une stratégie unique et confirment l’importance de proposer plusieurs options de prévention adaptées aux préférences des femmes. Elles plaident pour une approche diversifiée, intégrant des outils ajustés aux réalités de vie, et pour un renforcement de l’accompagnement à l’adhérence.
Les questions sur l’adaptation de la PrEP aux femmes restent ouvertes. Les résultats seraient-ils meilleurs en commençant plus tôt dans la vie sexuelle, dès le début ? Ces femmes, qui vivent dans un contexte épidémiologique à haut risque et le savent, ont-elles une vie trop peu stabilisée pour y inscrire la régularité de la prévention ? Une gélule combinée plus facile à avaler, l’anneau vaginal à la dapivirine ou les formes injectables auraient-ils une efficacité supérieure ?
Références
Ndlovu N, Plagianos M, Palanee-Phillips T, Reddy K, Zulu SK, Kgoa RFO, Irene B, Shale LR, Burnett-Zieman BJ, Sigcu NS, Mathur S, Haddad LB, Friedland BA. Adherence, Preference, and Acceptability of an Overencapsulated Dual Prevention Pill for HIV and Pregnancy Prevention Among Women in Johannesburg, South Africa. J Acquir Immune Defic Syndr. 2026 Feb 1;101(2):141-152. doi: 10.1097/QAI.0000000000003780. PMID: 41526807.
Friedland BA, Mgodi NM, Palanee-Phillips T, Mathur S, Plagianos MG, Bruce IV, Lansiaux M, Murombedzi C, Musara P, Dandadzi A, Reddy K, Ndlovu N, Zulu SK, Shale LR, Zieman B, Haddad LB. Assessing the acceptability of, adherence to and preference for a dual prevention pill (DPP) for HIV and pregnancy prevention compared to oral pre-exposure prophylaxis (PrEP) and oral contraception taken separately: protocols for two randomised, controlled, cross-over studies in South Africa and Zimbabwe. BMJ Open. 2024 Mar 12;14(3):e075381. doi: 10.1136/bmjopen-2023-075381. PMID: 38479746; PMCID: PMC10936506.
