Bien que le mpox ne soit apparu dans l’espace médiatique qu’en 2022, le virus a été identifié dès 1958 lorsqu’il a été découvert chez des macaques à face rouge en captivité et importés illégalement de Singapour dans un laboratoire de Copengague. C’est cette découverte qui a donné naissance au terme anglais de monkeypox, traduit en français par «variole du singe». Cependant, des recherches approfondies ont depuis révélé que les singes ne sont pas les principaux réservoirs du virus, mais plutôt des hôtes intermédiaires, voire accidentels. Aujourd’hui, les données scientifiques suggèrent que le véritable réservoir de mpox quoique non déterminé de manière exhaustive, serait constitué de petits rongeurs d’Afrique centrale et de l’Ouest, comme les rats géants, les écureuils et les loirs.
Le mpox est une zoonose, une maladie qui circule chez les animaux et qui peut se transmettre à l’homme, souvent par contact direct avec les fluides corporels d’un animal infecté, par morsure, ou par manipulation de sa viande. En raison des préoccupations sanitaires et pour éviter la stigmatisation liée au terme «variole du singe», l’Organisation mondiale de la santé (OMS) et la communauté scientifique ont décidé en novembre 2022 d’abandonner cette dénomination au profit du terme «mpox», qui reflète davantage les connaissances actuelles sur la maladie et ses modes de transmission.
La situation avant 2022
Le virus mpox se manifeste chez l’homme depuis des décennies dans les régions d’Afrique centrale, telles que la République démocratique du Congo, la Centrafrique et le Soudan du Sud, ainsi que dans certaines parties de l’Afrique de l’Ouest, comme le Nigeria, le Liberia, la Sierra Leone et la Côte d’Ivoire. Selon les zones géographiques, on distingue deux sous-types du virus, appelés « cladeClade Les clades désignent les variations d’un même virus qui ont divergé au gré des mutations génétiques. ». Le clade 1 concerne essentiellement l’Afrique centrale, alors que le clade 2 se concentre surtout en Afrique de l’Ouest. Dans certains pays comme le Cameroun, les deux cladesClade Les clades désignent les variations d’un même virus qui ont divergé au gré des mutations génétiques. circulent.
Depuis les années 1970, plusieurs poussées épidémiques ont été observées dans ces zones géographiques, notamment en République démocratique du Congo (lire notre article), qui concentre aujourd’hui plus de 90 % des cas du continent. Au cours de cette période, coexistent deux clades avec deux modes de transmission préférentiels: le clade I à transmission majoritairement interhumaine et le clade II à transmission majoritairement zoonotique. La transmission interhumaine surclassant depuis 2022 la transmission zoonotique1.
L’épidémie hors zones endémique de 2022
L’épidémie de mpox en Europe a émergé principalement en 2022, dans un contexte où la maladie a commencé à se propager au-delà de ses zones endémiques traditionnelles. Les raisons exactes de cette propagation mondiale ne sont pas encore entièrement comprises.
Un cas de mpox avait été signalé très tôt en mai 2022 et concernait une personne ayant voyagé au Nigeria2. Cependant, un grand nombre de cas signalés en Europe ne concernaient pas des personnes ayant récemment voyagé dans les zones endémiques d’Afrique centrale ou de l’Ouest (cf. Figure 1).

La diffusion rapide et étendue du mpox à plusieurs pays européens et en Amérique du Nord parmi les hommes ayant des relations sexuelles avec des hommes (HSH) a conduit à identifier des événements festifs de plusieurs jours ou encore des situations plus ponctuelles comme la fréquentation d’un salon de tatouage à Cadix 3 comme accélérateur de la diffusion du virus.
Cette diffusion a été facilitée par l’abandon de la vaccination contre la variole en 1980, qui conférait une protection croisée vis-à-vis du mpox. Cela a conduit l’Organisation mondiale de la santé (OMS) à déclarer une «urgence de santé publique de portée internationale», signal fort du tournant important dans la dynamique de l’infection. En effet, la transmission, qui était autrefois principalement zoonotique, est désormais essentiellement interhumaine 4.
Les HSHHSH Homme ayant des rapports sexuels avec d'autres hommes. multipartenaires, les plus concernés en 2022
L’épidémie de mpox en 2022 et les cas depuis ont principalement touché les hommes ayant des relations sexuelles avec des hommes (HSH) multipartenaires. Il est important de noter que toute personne ayant un contact prolongé avec une personne atteinte de mpox, quelle que soit son orientation sexuelle, peut être infectée. En 2022, la Haute Autorité de santé a recommandé une vaccination préventive pour les personnes présentant un risque élevé d’exposition, notamment :
- Les HSH et les personnes trans ayant des partenaires sexuels multiples;
- Les travailleur·euses du sexe;
- Les professionnels exerçant dans des lieux de rencontre sexuelle;
- Les partenaires ou les personnes partageant le même lieu de vie que les personnes mentionnées ci-dessus.
Le contact physique rapproché comporte un risque de transmission, même dans des contextes non sexuels, comme le partage de vêtements ou de linge de lit.
La situation en 2024
Depuis 2022, la situation épidémiologique du mpox a connu une augmentation notable des cas, surtout en Afrique, avec environ 100 000 cas confirmés rapportés dans 121 pays jusqu’à fin juillet 20245. En France, après un pic à l’été 2022, les changements de comportements sexuels des HSH et la vaccination ont permis à l’épidémie de décroitre rapidement en quelques mois.
À la mi-novembre 2024, le virus continue de circuler à bas bruit avec 203 cas recensés depuis le début de l’année en France. Bien que ce nombre reste largement inférieur à celui de l’épidémie de 2022, cette situation appelle à une vigilance continue pour suivre l’évolution de l’épidémie et prévenir une éventuelle résurgence.
En Afrique et particulièrement en République démocratique du Congo, l’épidémie de mpox est toujours sous surveillance active en 2024. Déclarée en avril dernier, cette épidémie a conduit à l’activation d’un Centre d’opérations d’urgence de santé publique en mai. À la mi-septembre 2024, plus de 25 000 cas ont été rapportés6, principalement en Afrique Centrale et en République démocratique du Congo. Cependant, des efforts colossaux sont menés sur place pour endiguer l’épidémie, notamment via les campagnes de vaccinations et le déploiement de centres de soins ambulatoires.
À mesure que le virus continue de se propager, la répartition géographique des différents clades de mpox évolue également ; ainsi, le clade 1, autrefois restreint à l’Afrique centrale, a été détecté au Royaume-Uni et en Allemagne en octobre 20249 comme il l’avait été en Suède ou au Pakistan en août de la même année. Des cas sporadiques ont également été relevés, par exemple en Inde en septembre 2024.
Les symptômes de l’infection par le mpox
Schématiquement, l’infection virale se déroule en deux phases : la phase pré-éruptive et la phase éruptive.
La phase pré-éruptive se manifeste entre 7 et 21 jours après la contamination, avec une moyenne d’environ 12 jours. Pendant cette période, les symptômes ressemblent à ceux d’une grippe classique : courbatures, maux de tête, fatigue, gonflement des ganglions lymphatiques et parfois rhinopharyngite.
La phase éruptive se manifeste par l’apparition de lésions cutanées, qui représentent le principal symptôme de l’infection(Voir figure 2 ci-dessous.) Ces lésions se déclinent en deux types : les vésicules et les pustules. Les vésicules ressemblent à de petites cloches remplies de liquide, tandis que les pustules contiennent un liquide plus épais et purulent. Il arrive parfois qu’une petite dépression soit visible au centre de ces lésions, appelée « ombilication ». Contrairement à la varicelle, qui touche principalement le tronc et les membres, les lésions de mpox peuvent apparaître sur toutes les parties du corps, y compris le visage, et elles affectent souvent les zones génitales.
D’autres manifestations cliniques sont possibles et doivent faire évoquer une infection à mpox:
- Lésions génitales du pénis, du gland ou des testicules;
- Lésions de rectites et douleurs anales;
- Pharyngite ou ulcération pharyngée (plaie des muqueuses de la gorge);
- Lésions des extrémités : mains et pieds7
Précautions
Pour prévenir la propagation, les personnes suspectées d’être atteintes doivent s’isoler à domicile jusqu’à confirmation du diagnostic. Si l’infection est confirmée, l’isolement doit durer 21 jours (ou plus si les lésions cutanées ne sont pas guéries).
Si le télétravail ou l’arrêt de travail n’est pas possible, certaines précautions doivent être prises :
- Éviter autant que possible les contacts physiques directs, y compris les rapports sexuels;
- Couvrir les lésions cutanées lors des sorties en portant des vêtements longs ou des gants;
- Ne pas partager le linge de maison ou la vaisselle.
Il est recommandé aux personnes contacts à risque de surveiller deux fois par jour leur température pendant 3 semaines après le dernier contact à risque et de se diriger vers un centre de santé an cas de fièvre ou d’éruption.
La vaccination contre le mpox
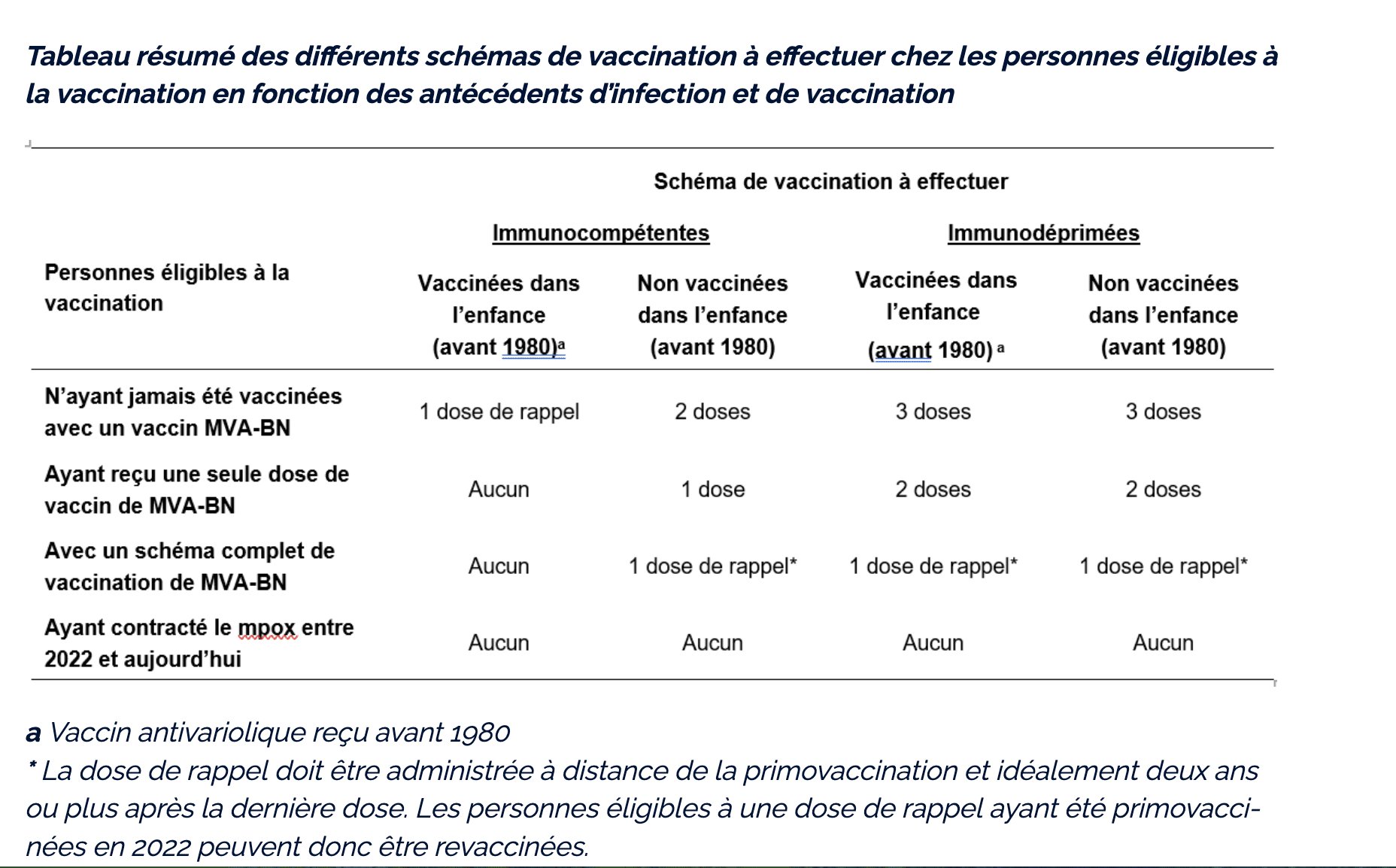
La vaccination préventive est un moyen sûr de lutter contre l’infection. Pour les personnes n’ayant pas été vaccinées contre la variole avant 1980, elle repose sur un schéma à deux doses espacées de 28 jours. Pour les personnes qui avaient été vaccinées dans l’enfance contre la variole, il est recommandé une dose de rappel.
Le vaccin utilisé est un vaccin antivariolique de troisième génération. Il s’agit d’un vaccin vivant atténué, comme le vaccin rougeole-oreillons-rubéole, différent des vaccins inactivés tels que celui contre la diphtérie-tétanos-poliomyélite ou les vaccins anti-Covid à ARN messager. Depuis le 2 septembre 2024, la Haute Autorité de santé (HAS) recommande la réalisation d’une dose de rappel (c’est-à-dire une 3e dose) pour les personnes ayant eu un schéma de vaccination complet (à deux doses) en 2022. Celle-ci doit idéalement être réalisée deux ans après la dernière dose8. (Lire notre article à ce sujet: Vaccination mpox : les recommandations de la HAS)
Le vaccin antivariolique peut être administré aux personnes vivant avec le VIHVIH Virus de l’immunodéficience humaine. En anglais : HIV (Human Immunodeficiency Virus). Isolé en 1983 à l’institut pasteur de paris; découverte récemment (2008) récompensée par le prix Nobel de médecine décerné à Luc montagnier et à Françoise Barré-Sinoussi. à condition que leur charge viraleCharge virale La charge virale plasmatique est le nombre de particules virales contenues dans un échantillon de sang ou autre contenant (salive, LCR, sperme..). Pour le VIH, la charge virale est utilisée comme marqueur afin de suivre la progression de la maladie et mesurer l’efficacité des traitements. Le niveau de charge virale, mais plus encore le taux de CD4, participent à la décision de traitement par les antirétroviraux. soit indétectable et leur immunité restaurée. Des études récentes montrent une efficacité supérieure à 90% des vaccins disponibles en France, tels qu’Imvanex® et Jynneos®. Il est important de rappeler que la PrEPPrEP Prophylaxie Pré-Exposition. La PrEP est une stratégie qui permet à une personne séronégative exposée au VIH d'éliminer le risque d'infection, en prenant, de manière continue ou «à la demande», un traitement anti-rétroviral à base de Truvada®. (prophylaxie pré-exposition) ne protège pas contre le mpox.
En parallèle, la communauté LGBT+ a joué un rôle décisif dans la gestion de l’épidémie de mpox, en mobilisant ses ressources pour répondre à la crise sanitaire de manière efficace. Dès le début de l’épidémie, les organisations LGBT+ ont intensifié les campagnes de sensibilisation pour informer les personnes les plus à risque et particulièrement touchées par le virus. Ces campagnes ont permis de diffuser des informations claires sur les modes de transmission et les mesures préventives, tout en combattant la stigmatisation entourant la maladie. Des centres de santé LGBT+ se sont organisés pour faciliter l’accès à la vaccination, jouant un rôle essentiel dans la prévention, souvent en partenariat avec les autorités locales de santé, ont permis d’atteindre des personnes qui auraient pu hésiter à se faire vacciner en raison de la méfiance envers les structures de santé traditionnelles.
Que faire en cas de symptômes évocateurs de mpox ?
Il est essentiel de limiter autant que possible les contacts avec d’autres personnes, en particulier les plus vulnérables, et de veiller à couvrir les lésions cutanées afin de prévenir la transmission secondaire du virus. Il est fortement recommandé de consulter rapidement un professionnel de santé. Les centres gratuits d’information, de dépistage et de diagnostic (CeGIDD) offrent une prise en charge rapide et adaptée.
Les médecins de ces centres évalueront la nécessité de confirmer le diagnostic par un test PCRPCR "Polymerase Chain Reaction" en anglais ou réaction en chaîne par polymérase en français. Il s'agit d'une méthode de biologie moléculaire d'amplification d'ADN in vitro (concentration et amplification génique par réaction de polymérisation en chaîne), utilisée dans les tests de dépistage. réalisé à partir d’un prélèvement des lésions. Cette méthode de prélèvement est similaire à celle utilisée durant la pandémie de Covid-19Covid-19 Une maladie à coronavirus, parfois désignée covid (d'après l'acronyme anglais de coronavirus disease) est une maladie causée par un coronavirus (CoV). L'expression peut faire référence aux maladies suivantes : le syndrome respiratoire aigu sévère (SRAS) causé par le virus SARS-CoV, le syndrome respiratoire du Moyen-Orient (MERS) causé par le virus MERS-CoV, la maladie à coronavirus 2019 (Covid-19) causée par le virus SARS-CoV-2.
Ce prélèvement est effectué à l’aide d’un écouvillon, une tige fine et souple (généralement en plastique ou en bois) munie d’un tampon absorbant à son extrémité. Selon les symptômes, l’écouvillonnage sera réalisé sur la peau en cas de lésions cutanées ou dans le nez en cas d’infection rhinopharyngée.
En cas de contact à risque, une vaccination post-exposition est proposée à la personne identifiée comme contact à risque d’un cas confirmé ou probable de mpox. Idéalement, ce vaccin devrait être administré dans les 4 jours suivant le premier contact à risque, et au plus tard dans les 14 jours (voir note 8).
Par ailleurs, lorsqu’une personne est diagnostiquée avec cette infection, les agences régionales de santé (ARS) disposent d’outils pour identifier et notifier les personnes qui ont été exposées9.
Traitements d’une infection par le mpox
Le traitement d’une infection par le mpox est principalement symptomatique, c’est-à-dire qu’il vise à soulager les conséquences de l’infection, telles que les lésions cutanées, sans s’attaquer à la cause, le virus lui-même. Ce traitement peut inclure :
- Des antalgiques pour soulager la douleur.
- Des crèmes et des pommades appliquées sur les lésions cutanées.
- Des antibiotiques en cas de surinfection bactérienne des lésions.
À la différence des traitements symptomatiques, le técovirimat (commercialisé sous le nom de TPOXX®) est un médicament qui cible la cause de l’infection en inhibant la réplication du virus. Il est uniquement utilisé dans les cas graves et son efficacité n’a pas été démontrée formellement. De plus, il n’agit que sur le clade 2, qui circule en France, et non sur le clade 1 qui circule par exemple en République démocratique du Congo.
Mpox et santé mentale : un sujet encore tabou ?
Plusieurs études ont mis en évidence d’importantes répercussions sur la santé mentale des personnes touchées par le mpox, ainsi que des communautés considérées à risque. Jusqu’à 25% à 50% des personnes infectées rapportent ressentir de la solitude, de l’anxiété, voire de la dépression pendant la phase active de la maladie, durant laquelle une période d’isolement est nécessaire pour réduire la transmission du virus10. En plus de l’isolement, les symptômes physiques visibles, notamment les lésions cutanées, contribuent souvent à un sentiment de gêne ou de malaise, alimentant une peur de la stigmatisation. Ces répercussions psychologiques sont amplifiées par des éléments difficilement quantifiables, telles que la crainte de contaminer les proches ou la sensation de ne pas recevoir une prise en charge médicale optimale.
L’impact de cette stigmatisation va au-delà des seules interactions sociales. Une étude récente a révélé une augmentation marquée des tweets à caractère homophobe depuis le début de l’épidémie de mpox, soulignant le rôle des discriminations en ligne dans l’aggravation du stress émotionnel chez les individus infectés ou perçus comme vulnérables. Cette stigmatisation numérique, en se propageant rapidement, accroît le sentiment d’insécurité et le poids psychologique pour les personnes touchées, renforçant ainsi l’isolement et le malaise psychique11.
Ces constats montrent qu’il est essentiel de mettre en place des programmes de soutien et de sensibilisation pour réduire les impacts sociaux et psychologiques de la maladie. Un accompagnement adapté, incluant des services de counseling par des professionnels ou des groupes de paroles, pourrait aider à atténuer l’angoisse, la dépression et les préjugés associés au mpox. En parallèle, des campagnes de sensibilisation publique doivent être développées pour informer sur la maladie, contrer les idées fausses et réduire la stigmatisation, pour permettre un accès au soins dans un cadre plus serein12.
- Gessain A, Nakoune E, Yazdanpanah Y. Monkeypox. Hardin CC, ed. N Engl J Med. 2022;387(19):1783-1793. doi:10.1056/NEJMra2208860 ↩︎
- Monkeypox – United Kingdom of Great Britain and Northern Ireland. Accessed October 13, 2024. https://www.who.int/emergencies/disease-outbreak-news/item/2022-DON381 ↩︎
- del Río García V, Palacios JG, Morcillo AM, Duran-Pla E, Rodríguez BS, Lorusso N. Monkeypox outbreak in a piercing and tattoo establishment in Spain. Lancet Infect Dis. 2022;22(11):1526-1528. doi:10.1016/S1473-3099(22)00652-1
Viedma-Martinez M, Dominguez-Tosso FR, Jimenez-Gallo D, et al. MPXV Transmission at a Tattoo Parlor. N Engl J Med. 2023;388(1):92-94. doi:10.1056/NEJMc2210823 ↩︎ - Mailhe M, Beaumont AL, Thy M, et al. Clinical characteristics of ambulatory and hospitalized patients with monkeypox virus infection: an observational cohort study. Clin Microbiol Infect Off Publ Eur Soc Clin Microbiol Infect Dis. 2023;29(2):233-239. doi:10.1016/j.cmi.2022.08.012 ↩︎
- Epidemiological update, week 37/2024: Mpox due to monkeypox virus clade I. September 17, 2024. Accessed October 13, 2024. https://www.ecdc.europa.eu/en/news-events/mpox-monkeypox-epidemiological-update-week-37-2024 ↩︎
- Bertin C, Tarhini H, Rahi M, et al. Complicated scarring following mpox infection. Br J Dermatol. 2023;189(2):225-226. doi:10.1093/bjd/ljad126 ↩︎
- Mailhe M, Beaumont AL, Thy M, et al. Clinical characteristics of ambulatory and
hospitalized patients with monkeypox virus infection: an observational cohort study.
Clin Microbiol Infect. 2023;29(2):233-239. doi:10.1016/j.cmi.2022.08.012 ↩︎ - Mpox (MPXV) : la HAS actualise ses recommandations vaccinales pour mieux lutter
contre la circulation du virus. Haute Autorité de santé. Accessed October 16, 2024.
https://www.has-sante.fr/jcms/p_3538112/fr/mpox-mpxv-la-has-actualise-sesrecommandations-
vaccinales-pour-mieux-lutter-contre-la-circulation-du-virus ↩︎ - Covid-19 : alerter grâce au contact-tracing pour casser les chaînes de transmission du virus. December 15, 2023. Accessed October 16, 2024. https://www.lareunion.ars.sante.fr/covid-19-alerter-grace-au-contact-tracing-pour-casser-les-chaines-de-transmission-du-virus ↩︎
- Jaleel A, Farid G, Irfan H, Mahmood K, Baig S. A Systematic Review on the Mental Health Status of Patients Infected With Monkeypox Virus. J Korean Acad Child Adolesc Psychiatry. 2024;35(2):107-118. doi:10.5765/jkacap.230064 ↩︎
- Keum BT, Hong C, Beikzadeh M, Cascalheira CJ, Holloway IW. Mpox Stigma, Online Homophobia, and the Mental Health of Gay, Bisexual, and Other Men Who Have Sex with Men. LGBT Health. 2023;10(5):408-410. doi:10.1089/lgbt.2022.0281 ↩︎
- Lire notre article à ce sujet : Les conséquences à long terme du mpox. ↩︎
Les illustrations ont été rajoutées par la rédaction.




