Suite à la dernière poussée épidémique de mpox, plus de 86000 personnes ont été infectées à travers le monde et la possibilité que le mpox devienne endémique en dehors de sa zone géographique d’origine est devenue soudainement plausible. Si c’était le cas, sa présence entraînerait des infections répétées chez l’homme et/ou une transmission interhumaine continue.
Dans les pays du Nord, ce sont les hommes ayant des rapports sexuels qui ont été les plus exposés à cette nouvelle maladie et leur mobilisation, ainsi que les mesures d’isolement, de traçage des contacts et l’accès à un vaccin plus efficace que prévu, a permis de voir les chiffres s’améliorer et la menace s’éloigner.
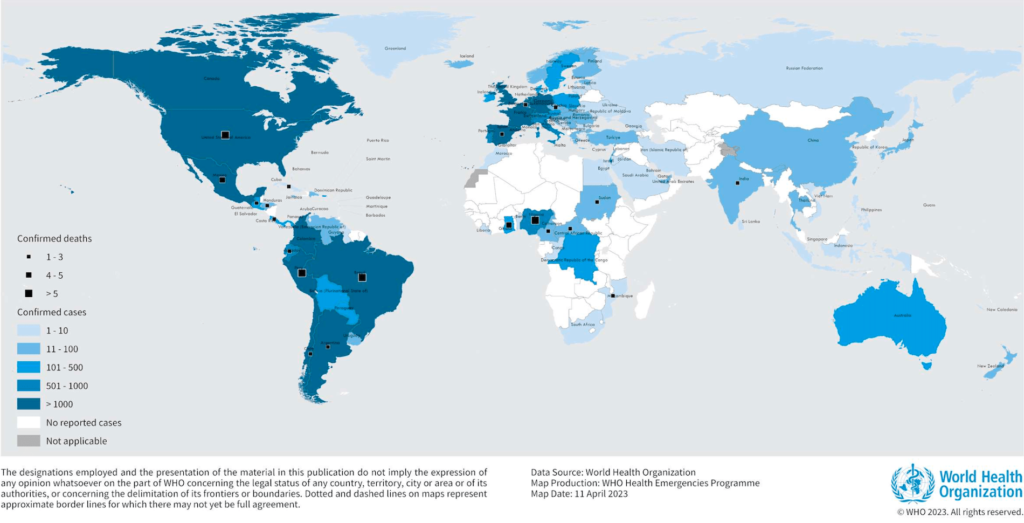
Cependant, des cas isolés continuent d’être signalés dans 28 pays en mars 2023. La possibilité de transmission continue ou épidémique, estivale notamment, suscite des préoccupations quant à l’évolution du virus —en termes de transmissibilité et de pathogénicité— et à son expansion au-delà des groupes exposés actuels.
Le mpox en Europe
Au 10 avril 2023, 25874 cas confirmés de monkeypox (mpox), dont six décès, ont été signalés dans 45 pays et territoires de la région européenne de l’OMS. Parmi ces cas signalés dans TESSy, 25584 ont été confirmés en laboratoire. Lorsque le séquençage était disponible, 489 ont été confirmés comme appartenant au cluster II (anciennement Afrique de l’Ouest).
Le nombre de cas hebdomadaires signalés en Europe a désormais diminué de plus de 95% par rapport aux niveaux les plus élevés de la fin de l’été 2022. Néanmoins, une transmission autochtone à faible niveau persiste dans plusieurs pays européens, avec un total de 28 cas signalés dans sept pays au cours des quatre semaines précédentes (toujours au 10 avril).
La plus grande proportion de cas se situe entre 31 et 40 ans (10146 sur 25731, soit 39%) et la très grande majorité sont des hommes (25268 sur 25713, 98%). Parmi les 11 394 cas masculins dont on connaît l’orientation sexuelle, 96% ont dit être des hommes ayant des relations sexuelles avec d’autres hommes. Parmi les cas dont le statut sérologique VIHVIH Virus de l’immunodéficience humaine. En anglais : HIV (Human Immunodeficiency Virus). Isolé en 1983 à l’institut pasteur de paris; découverte récemment (2008) récompensée par le prix Nobel de médecine décerné à Luc montagnier et à Françoise Barré-Sinoussi. était connu, 38% (4042 sur 10623) vivaient avec le VIH. La majorité des cas présentaient une éruption cutanée (15303 sur 16021, 96%) et des symptômes systémiques comme une fièvre, une fatigue, des douleurs musculaires, des frissons ou des maux de tête (10855 sur 16021, 68 %). Il y a eu 783 cas hospitalisés (6%), dont 271 nécessitaient des soins cliniques. Huit personnes ont été admises en unité de soins intensifs et six cas de mpox ont été signalés comme étant décédés.
Comment faire face à cette poussée épidémique, qui semble se prolonger (voir encadré ci-dessous pour la France) et aux défis qu’elle pose aux systèmes de santé?
Une stratégie face à ces nouvelles poussées
Dans le domaine de la santé publique, il existe différentes stratégies pour affronter les maladies infectieuses: le contrôle, l’élimination de la transmission, l’élimination en tant que problème de santé publique et l’éradication.
- Le contrôle correspond à la réduction de l’incidence, de la prévalencePrévalence Nombre de personnes atteintes par une infection ou autre maladie donnée dans une population déterminée. de la morbidité et/ou de la mortalité d’une maladie à un niveau acceptable, à un niveau local;
- L’élimination de la transmission signifie la réduction à zéro de l’incidence d’une infection causée par un pathogène spécifique dans une zone géographique définie, avec un risque minimal de réintroduction. C’est le but des programmes mondiaux concernant, entre autres, la trypanosomiase humaine africaine (maladie du sommeil), la lèpre et l’onchocercose (cécité des rivières);
- L’élimination en tant que problème de santé publique (EPHP) correspond à la réduction de l’impact d’une maladie à un niveau où elle n’est plus considérée comme un problème majeur de santé publique. Plus de 30 maladies sont concernées à travers des programmes mondiaux dont le VIH, la tuberculose, le paludisme et les hépatites virales;
- L’éradication fait référence à la réduction permanente à zéro de l’incidence mondiale d’une maladie.
En ce qui concerne le mpox, les récents foyers épidémiques ont mis en lumière une transmission soutenue, de personne à personne, sans contribution animale, mais pas sur toute la planète. Face à ce qui était considéré jusqu’à présent comme une zoonose, l’OMS propose de changer de stratégie et considère que l’élimination de la transmission interhumaine du mpox doit être un objectif mondial.
Pour ce faire, l’OMS compte établir des définitions et des objectifs mondiaux concertés, applicables dans les différents pays et contextes. Ces stratégies pourront notamment combiner :
- Une surveillance renforcée et une détection précoce des cas;
- Des capacités de test décentralisées et le développement des tests rapides;
- Une communication sur les risques et un engagement communautaire ;
- La vaccination des populations exposées que ce soit par transmission interhumaine, à cause du risque professionnel comme pour les professionnels de santé, de l’exposition à des animaux infectés ou à des individus vivant dans des zones enzootiques/endémiques;
- L’isolement des personnes infectées et la recherche des contacts;
- Des mesures de prévention et de contrôle des infections pour minimiser le risque de transmission dans les établissements de santé;
- La réduction des risques pour les autres grâce à une bonne gestion clinique des cas.
Des priorités d’action
Les auteurs d’une étude américaine, affiliés au Global Network Virus, considèrent que cette nouvelle épidémie est un avertissement: les plans de préparation aux pandémies nécessitent une coordination et des ressources supplémentaires.
L’étude détaille plusieurs priorités d’action, pour apprendre de cet épisode:
- Recueillir davantage de données sur l’efficacité des vaccins (durée de la réponse vaccinale par exemple ; efficacité comparée une dose versus deux doses, impact de la vaccination ancienne par la variole avant 1979…) et des médicaments chez les humains infectés (Tecovirimat, immunoglobulines etc.);
- Développer des collaborations mondiales pour garantir que les autorités gouvernementales travaillent avec le secteur privé dans les pays développés et à revenu faible et intermédiaire afin de fournir des traitements et des vaccins, en particulier dans les zones historiquement endémiques/enzootiques ;
- Renforcer les capacités de diagnostic et de surveillance pour identifier les zones et les populations où le virus est présent et susceptible de provoquer une résurgence ;
- Informer les personnes présentant un risque élevé de complications graves —personnes immunodéprimées, séropositives non traitées, femmes enceintes—, qui doivent connaître le risque d’infection et se protéger contre la transmission du mpox;
- Augmenter la compréhension et l’acceptation des mesures de santé publique à travers un engagement envers les communautés les plus touchées, et ceci de manière non stigmatisante ;
- Mettre en place des dépôts d’échantillons cliniques de mpox, notamment du sang, des fluides, des tissus et des prélèvements de lésions, pour la communauté des chercheurs.
Comme face à toutes les épidémies, la réponse sera autant politique que sanitaire. Espérons que les gouvernements sauront se saisir des premières leçons de cet épisode et mettre en place ces stratégies coordonnées.
Dans l’édition du Lancet du 27 mai, l’éditorial se conclut avec ces mots, qui nous semblent parfaitement résumer la situation:
«L’épidémie mondiale de mpox, comme les épidémies de virus Zika et de virus Ebola ces dernières années, nous rappelle à quel point notre planète est petite et interconnectée. Aider nos semblables lorsqu’ils demandent de l’aide pour faire reculer la maladie et la mort dues aux infections émergentes est notre devoir collectif; de plus, d’un point de vue purement stratégique, il n’existe désormais aucun endroit suffisamment reculé, aucun virus suffisamment exotique, pour qu’il puisse être considéré seulement comme le problème de quelqu’un d’autre. Assurer la sécurité de tous nécessitera une perspective et une approche globales et, à chaque fois, il sera nécessaire de commencer par s’occuper du problème là où il est endémique et là ou il est responsable du plus grand nombre de malades et de morts. Une stratégie dans l’intérêt de tous.»
Mpox neglect and the smallpox niche: a problem for Africa, a problem for the world, The Lancet, 27 mai 2023.
Un nouveau foyer en Centre-Val de Loire début 2023
Entre le 1er janvier 2023 et le 27 avril 2023, 19 cas masculins confirmés ont été signalés en région Centre-Val de Loire, dont 14 depuis le 1er mars 2023. Tous ces cas concernaient des hommes ayant des rapports sexuels avec des hommes (HSH), dont plusieurs ont rapporté avoir eu plusieurs partenaires sans être toujours en capacité de les identifier. Aucune soirée ou événement commun n’a été identifié.
Les cas sont âgés de 24 à 56 ans (médiane de 40 ans). Les caractéristiques cliniques restent similaires à celles précédemment observées ; aucun n’a nécessité d’hospitalisation.
Concernant leur statut vaccinal, 7 sur 19 n’ont reçu aucune vaccination contre la variole, 2 ont rapporté avoir un schéma de vaccination incomplet (vaccination dans l’enfance avec un vaccin antivariolique de 1ère génération pour l’un, une dose de vaccination avec un vaccin de 3ème génération en 2022 pour l’autre) et 10 ont rapporté un schéma complet de vaccination : 4 avec un vaccin antivariolique de 1ère génération dans l’enfance + 1 dose de vaccin de 3ème génération en 2022, et 6 avec 2 doses de vaccin de 3ème génération en 2022.
Compte-tenu de la proportion élevée (53%) de vaccinés dans ce cluster, des investigations ont été réalisées par Santé publique France et le Centre régional de pharmacovigilance de Tours. La proportion de cas vaccinés est plus élevée que ce qui est observé au niveau national (25% des cas masculins de mpox déclarés entre octobre 2022 et février 2023 en France concernaient des hommes vaccinés).
Les résultats des études d’efficacité en vie réelle devraient permettre de mieux interpréter ces données. À ce jour, on ne dispose que de peu de recul sur l’efficacité des vaccins de 3e génération contre l’infection par mpox. Il n’existe pas de données sur la protection à long terme après un schéma complet de vaccination, ni dans des sous-groupes de population. Les estimations actuelles de l’efficacité du vaccin MVA-BN contre le monkeypox varient de 36% à 86% pour une dose unique et de 66% à 89% pour deux doses (examen en cours par l’OMS, non publié). Gilles Pialoux
