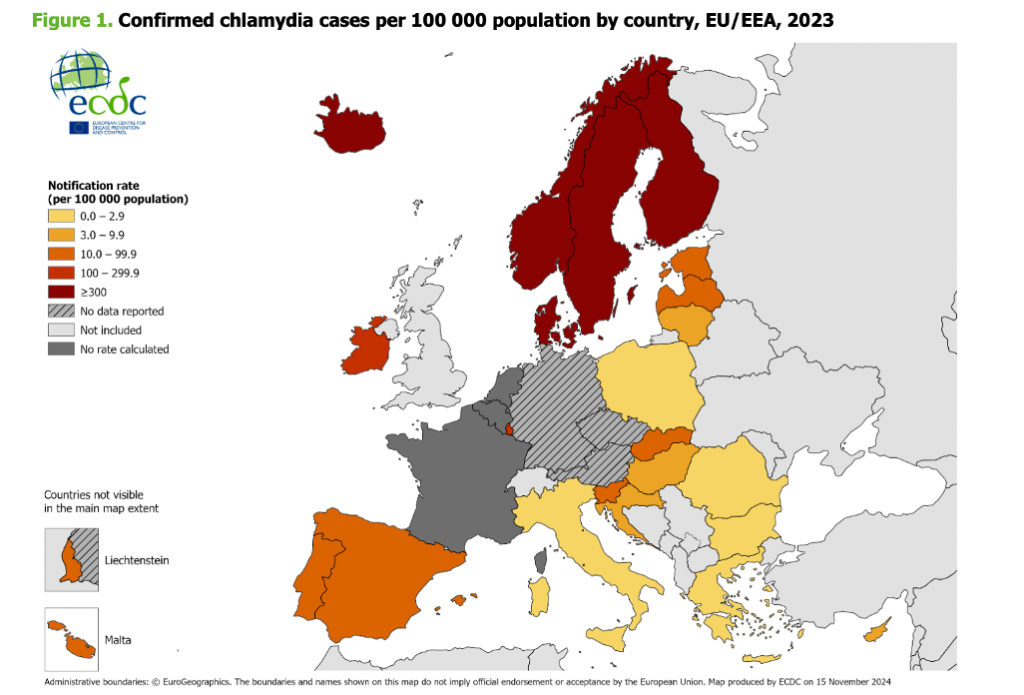
C’est d’abord un défi épidémiologique, comme le montre la récente publication du Centre européen de prévention et de contrôle des maladies (ECDC) en 2025 à propos des cas d’infections à chlamydia en Europe. Un total de 230 199 cas confirmés de chlamydia est rapporté dans 27 pays de l’Union européenne. Après une augmentation importante du nombre de cas en 2022, une légère baisse est observée en 2023, quel que soit le genre.
Sur le plan diagnostique, les challenges concernent les tests rapides de type point of care (POCT) et les tests de viabilité. Plusieurs POCT basés sur des méthodes d’amplification d’acides nucléiques (TAAN) sortent sur le marché avec de bonnes performances analytiques et un rendu de résultat en moins de 30 minutes. Reste à savoir comment les positionner dans le soin primaire, hors les murs et «à la maison». Des tests de viabilité «maison» sont également publiés et évalués, pour la plupart chez les femmes. Ils permettent d’évaluer la valeur diagnostique des TAAN, qui comprennent des acides nucléiques de bactéries viables et non viables.
Une récente métanalyse publiée par Wong et al. dans Clinical Infectious Diseases en 2024 montre que 15%, 17% et 33% des échantillons vaginaux, cervicaux et anaux contiennent des chlamydiae non viables et donc non transmissibles. Ces tests pourraient guider les cliniciens pour décider ou non de traiter les patient.e.s asymptomatiques positifs à chlamydia et soumis.e.s à de nombreux dépistages itératifs. Reste à savoir comment les implémenter dans les chaines de diagnostic actuelles et dans la prise en charge des patient.e.s…
Un autre challenge concerne le dépistage des infections à chlamydia chez les populations clefs asymptomatiques. Plusieurs essais cliniques randomisés (RCT) ont montré que le screening intensif de chlamydia n’a pas d’effet sur la prévalencePrévalence Nombre de personnes atteintes par une infection ou autre maladie donnée dans une population déterminée. de cette ISTIST Infections sexuellement transmissibles. en population générale. Cécile Bébéar cite l’exemple de l’étude Gonoscreen publiée en 2024 par Vanbaelen et al. dans Lancet HIV. Les auteurs n’ont pas montré de différence dans l’incidence des infections à chlamydia et à gonocoque chez les HSHHSH Homme ayant des rapports sexuels avec d'autres hommes. utilisant la PrEPPrEP Prophylaxie Pré-Exposition. La PrEP est une stratégie qui permet à une personne séronégative exposée au VIH d'éliminer le risque d'infection, en prenant, de manière continue ou «à la demande», un traitement anti-rétroviral à base de Truvada®. dans les deux bras de l’étude, un bras sans dépistage et un bras dépistant les deux IST tous les trois mois dans trois sites anatomiques. En conséquence, les guidelines belges sur l’usage de la PrEP en 2024 ne recommandent plus le dépistage systématique des IST à chlamydia et gonocoque chez les HSH asymptomatiques utilisant la PrEP.
Cécile Bébéar a présenté les dernières recommandations européennes sur la prise en charge des IST à chlamydia publiées en 2025 par March et al. dans Int. J STD AIDS. La doxycycline 200 mg par jour pendant 7 jours est clairement indiquée en 1ʳᵉ intention et préférée à l’azithromycine 1g DU. En effet, l’azithromycine en dose unique stérilise moins bien les infections rectales dans les deux sexes, particulièrement chez les femmes, comme l’a montré le RCT «Chlazydoxy » conduit dans l’équipe de Cécile Bébéar en 2022 (Peuchant et al. Lancet Infect Dis 2022). De plus, l’azithromycine DU a sélectionné de nombreuses résistances chez Mycoplasma genitalium, IST pour laquelle les macrolides sont le traitement de 1ʳᵉ intention.
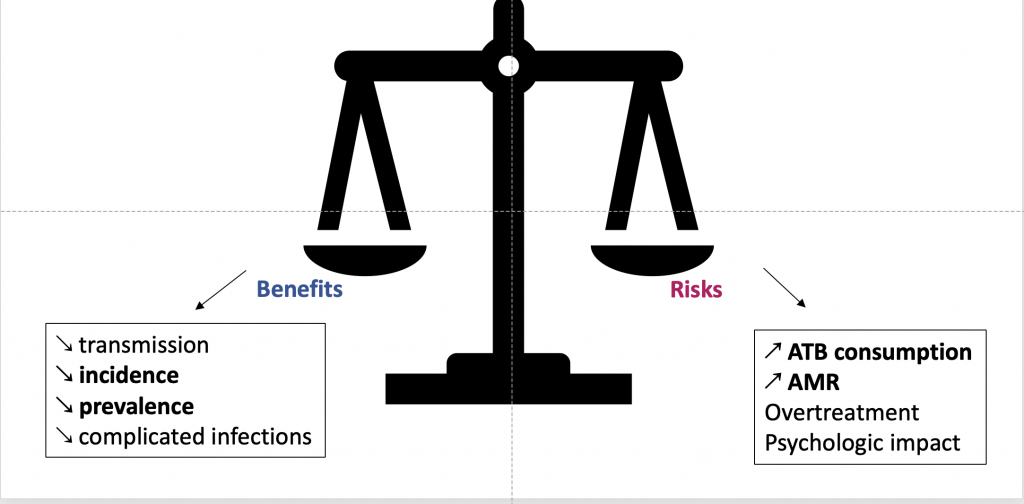
Cécile Bébéar a terminé en présentant les essais cliniques utilisant la doxycycline en prévention des IST chez les HSH sous PrEP (DoxyPEP). Elle a notamment montré qu’aucune résistance acquise à la doxycycline n’a été décrite chez les patients infectés par chlamydia dans le RCT français DoxyVAC (Molina et al, Lancet Infect Dis 2024). Des inquiétudes persistant néanmoins sur les risques liés à une future implémentation de cette DoxyPEP, en raison du risque de sélection d’antibiorésistance sur les bactéries responsables d’IST, mais aussi sur des pathogènes présents dans les microbiotes digestifs et cutanéo-muqueux.

Lire aussi notre article sur DoxyPEP
