En décrivant au cours du temps, les pratiques de prévention avant et après le diagnostic, l’analyse de cette étude montre comment ces moyens de prévention affectent les comportements des hommes ayant des relations avec des hommes: évolution des comportements sexuels et préventifs des patients dans les 6 mois précédant la primo-infection; nombre de partenaires, occurrence et raison des rapports sans préservatif; et après le diagnostic, les mêmes informations et l’incidence des ISTIST Infections sexuellement transmissibles.
La cohorte PRIMO
L’étude porte sur 609 hommes inclus dans la cohorte. Les comportements des 6 mois précédant le diagnostic sont documentés à l’inclusion, après le diagnostic, ils sont documentés de façon rapprochée sur la première année, tous les 6 mois à partir de la deuxième année de traitement jusqu’en 2019, puis à partir de 2020 tous les ans. La durée de suivi dans la cohorte en médiane est de 33,6 mois avec un maximum 86 mois.
Au fil des générations annuelles d’hommes ayant séroconverti, on voit baisser drastiquement le nombre de partenaires sexuels dans les 6 mois avant le diagnostic de 10 (IQR 3-19) en 2014 à 4 (IQR 2-10) en 2019 et 6 en 2020-21. La proportion d’hommes rapportant des rapports sans préservatif est très élevée, mais augmente quand même, de 78% en 2014 à 98% en 2020-21; tandis que 7,2% des hommes diagnostiqués en primo-infectionPrimo-infection Premier contact d’un agent infectieux avec un organisme vivant. La primo-infection est un moment clé du diagnostic et de la prévention car les charges virales VIH observées durant cette période sont extrêmement élevées. C’est une période où la personne infectée par le VIH est très contaminante. Historiquement il a été démontré que ce qui a contribué, dans les années 80, à l’épidémie VIH dans certaines grandes villes américaines comme San Francisco, c’est non seulement les pratiques à risques mais aussi le fait que de nombreuses personnes se trouvaient au même moment au stade de primo-infection. ont pris au moins une fois la PrEPPrEP Prophylaxie Pré-Exposition. La PrEP est une stratégie qui permet à une personne séronégative exposée au VIH d'éliminer le risque d'infection, en prenant, de manière continue ou «à la demande», un traitement anti-rétroviral à base de Truvada®. dans les 6 mois précédant le diagnostic.
Globalement ce nombre de partenaires décroissant parmi les hommes ayant séroconverti montre que la PrEP a bien protégé les hommes les plus exposés par leur comportement sexuel depuis sa mise à disposition en 2016 : les séropositifs sont désormais des hommes qui ont moins de partenaires, et de plus en plus et massivement des rapports sans préservatifs.
Après le diagnostic, 92% des hommes suivis sont sexuellement actifs, mais le nombre de partenaires baisse la première année post-diagnostic dans toutes les générations, puis connaît une sorte de stabilisation à partir de la deuxième année.
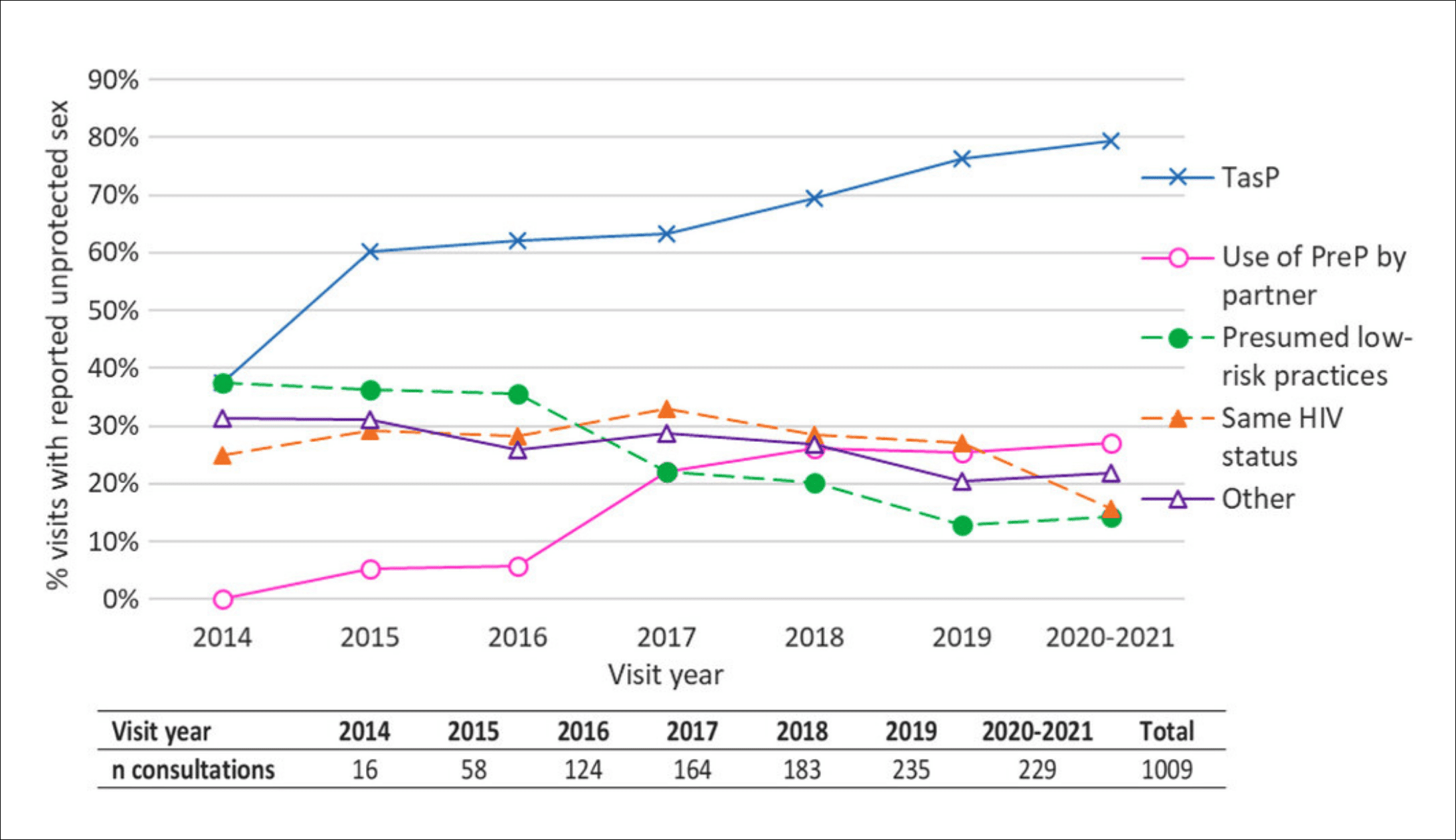
Les rapports non protégés par préservatif avec les partenaires stables ou occasionnels après le diagnostic, qui concernaient déjà plus de la moitié des hommes en 2014 et 2015, augmente pour atteindre 84,2% en 2021. La raison avancée est la prévention biomédicale via les traitements, dont la part dans les raisons rapportées de non-protection par préservatif augmente régulièrement entre 2014 et 2020-21. Ainsi, parmi les raisons données pour ne pas utiliser le préservatif, la prise de PrEP par le partenaire est citée par 25% des hommes suivis en 2020-21, tandis que 30% environ, et de façon assez stable sur les différentes générations, cite la séropositivité de leurs partenaires et l’effet TasPTasp «Treatement as Prevention», le traitement comme prévention. La base du Tasp a été établie en 2000 avec la publication de l’étude Quinn dans le New England Journal of Medicine, portant sur une cohorte de couples hétérosexuels sérodifférents en Ouganda, qui conclut que «la charge virale est le prédicteur majeur du risque de transmission hétérosexuel du VIH1 et que la transmission est rare chez les personnes chez lesquelles le niveau de charge virale est inférieur à 1 500 copies/mL». Cette observation a été, avec d’autres, traduite en conseil préventif par la Commission suisse du sida, le fameux «Swiss statement». En France en 2010, 86 % des personnes prises en charge ont une CV indétectable, et 94 % une CV de moins de 500 copies. Ce ne sont pas tant les personnes séropositives dépistées et traitées qui transmettent le VIH mais eux et celles qui ignorent leur statut ( entre 30 000 et 50 000 en France). (traitement comme prévention). En 2019, 34,7% des hommes avaient une IST au moment du diagnostic VIHVIH Virus de l’immunodéficience humaine. En anglais : HIV (Human Immunodeficiency Virus). Isolé en 1983 à l’institut pasteur de paris; découverte récemment (2008) récompensée par le prix Nobel de médecine décerné à Luc montagnier et à Françoise Barré-Sinoussi. Au cours du suivi post-diagnostic, les IST ont fortement augmenté après l’actualisation des recommandations de dépistage et passent de 14 pour 100 personnes années (IC 95% 3-26) en 2014 à 40 (IC 95% 24-56) en 2020-21. L’incidence croît plus rapidement pour la syphilis, elle est moindre pour les chlamydiae, tandis qu’elle est stable pour la gonococcie. L’incidence des IST après le diagnostic est associée de façon indépendante aux rapports non protégés, au nombre de partenaires, à l’absence de relation stable et à un âge inférieur à 35 ans.
Étendre la protection de la PrEP à tous les HSH
Cet article apporte une démonstration utile et inédite dans sa forme, de l’efficacité de la PrEP qui a protégé du VIH les hommes qui avaient le plus grand nombre de partenaires. Ses résultats invitent à l’étendre de manière résolue vers des hommes avec peu ou en tout cas moins de partenaires.
Chez les hommes séropositifs, le message concernant l’effet préventif des ARV chez les personnes traitées, le fameux «Indétectable = Intransmissible», semble bien passé, car il est invoqué, et de plus en plus, à l’appui de la non-protection par le préservatif. C’est une bonne chose puisque ce message de non-transmissibilité apporte sans doute d’autres bénéfices pour le bien-être des personnes séropositives.
Logiquement, avec une forte baisse des rapports avec préservatif après le diagnostic de séropositivité, l’incidence des IST est forte. Elle devient stable après 2016, peut-être en raison de profils de comportement sexuel des hommes les plus récemment diagnostiqués : avec les générations, le nombre de partenaires avant le diagnostic décroît et il reste aussi inférieur après le diagnostic, de génération en génération.
Cette analyse des informations de la cohorte PRIMO suggère d’étendre la PrEP aux HSH peu exposés, rejoignant les enseignements à tirer du tassement des initiations de PrEP dans l’année 2023-24 ; ceci tout en continuant à renforcer le message sur l’intransmissibilité du virus chez les personnes traitées. Pour autant, de nouvelles ressources de prophylaxie pré ou post exposition sont indispensables pour réduire la fréquence des IST, certaines existent déjà (notamment la prophylaxie post-exposition par la doxycycline), mais de façon encore trop partielle, appelant à poursuivre les efforts de recherche sur une prévention efficace des IST.
Bibliographie
Baltes V, de Boissieu P, Champenois K, Luan L, Seng R, Essat A, Novelli S, Spire B, Molina JM, Goujard C, Meyer L; ANRS PRIMO cohort study group. Sexual behaviour and STIs among MSM living with HIV in the PrEP era: the French ANRS PRIMO cohort study. J Int AIDS Soc. 2024 Mar;27(3):e26226. doi: 10.1002/jia2.26226. PMID: 38462760; PMCID: PMC10935706.
