Réalités diverses
Malgré ce que pourrait laisser penser sa taille, la Suisse est un pays regroupant des réalités très variées, en partie en raison d’enjeux culturels liés à différentes influences linguistiques. Ainsi, les réalités communautaires gays y compris vis-à-vis des consommations de substances et du chemsexChemsex Le chemsex recouvre l’ensemble des pratiques relativement nouvelles apparues chez certains hommes ayant des relations sexuelles avec des hommes (HSH), mêlant sexe, le plus souvent en groupe, et la consommation de produits psychoactifs de synthèse. ne sont pas les mêmes à Zurich qu’à Berne et Bâle. Elles ne sont pas non plus les mêmes dans ces villes alémaniques qu’à Genève et Lausanne, villes romandes, ou encore dans les régions rurales. Par exemple, si les cathinones semblent présentes en Suisse romande sous l’influence de la France, elles semblent l’être moins en Suisse alémanique. Notamment à Zurich, où la méthamphétamine semble en revanche plus présente que dans la partie francophone du pays.
Par ailleurs, la population suisse et notamment la communauté gay et queer est extrêmement mobile. Pour une soirée, un week-end ou des vacances, les personnes vont d’une région à l’autre ou quittent la Suisse pour une grande ville européenne ou un autre lieu touristique communautaire (cf. le Circuit gay, Prides, croisières…). Cette mobilité expose les « voyageurs » à d’autres cultures communautaires en matière de sexualité et/ou de consommation, mais aussi de santé. C’est ainsi que la PrEPPrEP Prophylaxie Pré-Exposition. La PrEP est une stratégie qui permet à une personne séronégative exposée au VIH d'éliminer le risque d'infection, en prenant, de manière continue ou «à la demande», un traitement anti-rétroviral à base de Truvada®. VIH est apparue en Suisse plusieurs années avant son autorisation officielle ou que la DoxyPEP fait aujourd’hui son apparition. C’est également un facteur pouvant expliquer les différences de produits consommés ainsi que de modes de consommation et de réduction des risques et dommages.
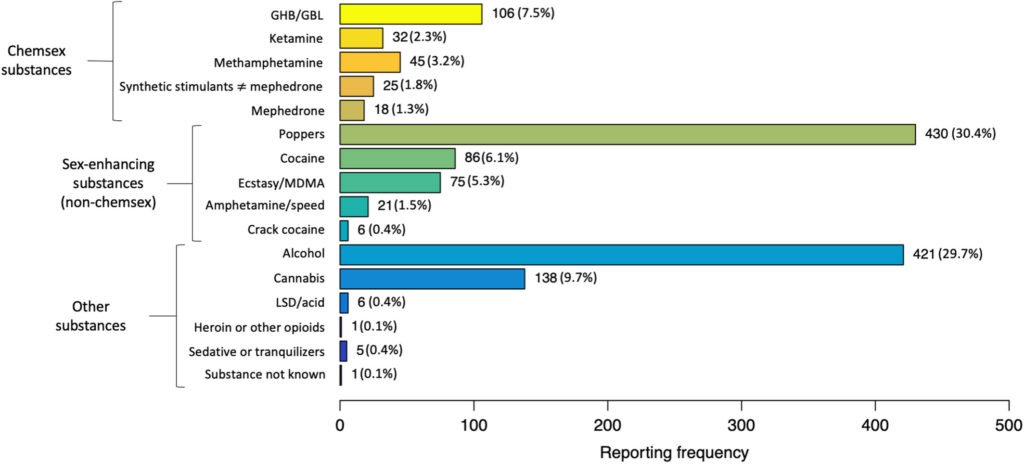
Depuis 1987, des enquêtes de population sont réalisées en Suisse auprès des hommes ayant des rapports sexuels avec des hommes. Des questions relatives aux consommations d’alcool et/ou d’autres substances ont toujours été posées et des questions relatives au chemsex sont incluses depuis l’enquête 2010. Les résultats permettent de montrer que la consommation de substances a toujours existé au sein de la communauté gay et de dater l’apparition de certains produits (cathinones dans les années 2010) ou l’augmentation des consommations déclarées pour d’autres (GHB/GBL, kétamine, méthamphétamine) suggérant une potentielle augmentation de la pratique du chemsex. Pour autant, si la pratique du chemsex n’est pas négligeable, elle semble rester minoritaire et celle du slam, marginale. C’était tout du moins le cas en 2017, date correspondant aux dernières données publiées sur le sujet pour la Suisse En 2017, une analyse des données de l’étude suisse de cohorte VIHVIH Virus de l’immunodéficience humaine. En anglais : HIV (Human Immunodeficiency Virus). Isolé en 1983 à l’institut pasteur de paris; découverte récemment (2008) récompensée par le prix Nobel de médecine décerné à Luc montagnier et à Françoise Barré-Sinoussi. montre que la consommation des substances associées au chemsex est plus fréquente parmi les HSHHSH Homme ayant des rapports sexuels avec d'autres hommes. cisgenres vivant avec le VIH ayant consulté à Zurich que dans les autres villes. Leur nombre a largement augmenté au cours des dix années précédentes dans la « capitale gay » de Suisse. Le GHB/GBL est le produit le plus souvent indiqué (1 % en 2007 et 3,4 % en 2017) devant la méthamphétamine (0,2 % en 2007 et 2,4 % en 2017), la kétamine (0,1 % en 2007 et 0,7 % en 2017) et la méphédrone (0,0 % en 2007 et 0,2 % en 2017). La consommation de méthamphétamine est plus fréquente parmi les HSH cisgenres vivant avec le VIH consultant à Zurich (4,5 %) et les autres grandes villes alémaniques (env. 3 % à Berne, Bâle et St-Gall, proche de la moyenne nationale 3,4 %) que dans les grandes villes romandes (1,7 % à Genève et Lausanne). La consommation de GHB/GBL est également plus fréquente parmi les consultants des centres zurichois (9,9 %) et genevois (5,9 %) que ceux des autres centres. Si la consommation par injection existe bien, en particulier dans certaines sous-communautés, et que certaines personnes découvrent vivre avec l’hépatite C1, nous sommes loin de « l’épidémie du slam et d’hépatites associées » redoutée. Pour autant, les personnes consommant par injection devraient avoir accès à du matériel stérile ainsi qu’à des dépistages et traitements du VIH et des hépatites virales.
La prise préventive ou thérapeutique d’antirétroviraux permet aujourd’hui de prévenir la transmission du VIH et dans le cadre d’un traitement régulier, l’oubli d’une prise ou deux sera sans incidence sur cette protection. Parmi les personnes vivant avec le VIH ou prenant la PrEP VIH, les personnes ayant des rapports sexuels sous l’effet de substances, notamment celles pratiquant le chemsex sont surreprésentées2. Cela tend à montrer que ces stratégies de prévention VIH sont largement adoptées par ce groupe de population. Pour autant, toutes ne semblent pas encore y recourir, particulièrement en raison de problèmes systémiques d’accès.
En revanche, peu de données sont disponibles sur les (potentielles) intoxications, interactions, mauvaises réactions, surdoses et autres incidents, pour ce qui est des produits majoritairement consommés dans les contextes sexualisés. Pas plus d’informations quant aux demandes auprès des services de soutien et de santé pour des difficultés liées au chemsex ou plus largement aux consommations sexualisées. Dans ces domaines, les connaissances reposent sur des « cas cliniques critiques » et les réponses proposées sur des mesures médicales. La majeure partie de la réalité des consommations sexualisées et notamment du chemsex reste largement inconnue, tout comme les stratégies de réductions des risques et dommages développées par les personnes elles-mêmes.
Coordination et mesures nationales
À l’échelle nationale ou régionale, la Confédération mandate divers organismes dans le domaine de la consommation de substances : Addiction suisse et Infodrog et/ou l’Aide suisse contre le sidaSida Syndrome d’immunodéficience acquise. En anglais, AIDS, acquired immuno-deficiency syndrome. (ASS) dans celui de la prévention du VIH, des autres ISTIST Infections sexuellement transmissibles. et des hépatites virales. Ceux-ci sont chargés d’informer la population et les milieux professionnels3 à travers des sites Internet, du matériel imprimé, des campagnes et la coordination des actions de terrain à travers le territoire. L’Office fédéral de la santé publique (OFSP) et les faitières nationales se chargent également de la définition des cadres des interventions, de leur monitorage et de leur évaluation.
Afin que les enjeux relatifs aux consommations, à la santé sexuelle ainsi qu’à l’intersection des deux soient davantage – voire systématiquement – abordés dans les deux domaines d’intervention, des formations ont été mises en place à destination des professionnel·le·s du domaine de la santé et en premier lieu de la santé sexuelle4 ou des consommations/addictions5. Pour le monitorage et l’évaluation, des questions ad hoc ont été introduites dans les outils d’anamnèse (ex. BerDa6 pour les centres de dépistage et le questionnaire accompagnant le drug checking pour le domaine des consommations) ainsi que dans des enquêtes de population.
Concernant le chemsex, les mesures d’informations sont majoritairement mises en œuvre dans le cadre du projet DrGay de l’Aide Suisse contre le sida. Celles-ci s’appuient sur le modèle éprouvé :
Drugs – Information sur les substances : composition (y compris analyse des produits et alertes), effets recherchés et indésirables, interactions entre substances et avec les médicaments, modes de consommation et stratégies de réduction des risques (Safer use).
Set – Moi et ma conso : encouragement à prendre en compte son état de santé biopsychosocial avant de consommer ainsi que d’évaluer son rapport à sa consommation, et à son impact sur la santé et les autres pans de la vie (questionnaire d’auto-évaluation).
Setting – Le contexte dans lequel je consomme : encouragement à prendre en compte les enjeux liés aux lieux de consommation et aux autres personnes présentes afin d’anticiper les risques.
Le cas échéant, les personnes sont orientées vers les ressources ad hoc les plus proches d’elles notamment via la mise en place de répertoires incluant des filtres spécifiques à ces questions sur les différents sites Internet (aids.ch, drgay.ch, sante-sexuelle.ch, lovelife.ch et indexaddictions.ch) :
Santé sexuelle et réduction des risques et dommages liés au VIH, aux autres IST et aux hépatites virales7 : organismes communautaires et/ou d’information et de prévention ; centres de santé sexuelle et de vaccination et dépistage, délivrant les traitements PEP PrEP ou thérapeutiques.
Consommation et addiction 8: organismes d’information et de prévention, drug checking, fourniture et échange de matériel de consommation (y compris en ligne), salles de consommation sécurisée (ECS), traitements agonistes des opiacés (TAO), consultations de conseil (y compris en ligne) et de thérapie, groupes d’autosupport entre pairs.
Dans certains cas, des offres spécifiques aux HSH et plus particulièrement au chemsex
existent notamment au sein des Checkpoints, services de santé à destination des homme gay, bi et des autres HSH avec, pour certains, des offres spécifiques à destination des personnes trans.
Mises en œuvre locales
Dès sa création en 1985, l’Aide Suisse contre le sida (ASS), ses membres et/ou partenaires en particulier communautaires dans les différents cantons, ont assumé l’essentiel des activités de prévention VIH auprès des hommes gay, bi et des autres HSH. Cette prévention ciblée ancrée dans une approche communautaire participative a pris la forme d’un programme national HSH depuis 1994. Si les mesures nationales sont coordonnées par l’ASS, les mesures locales sont mises en œuvre et majoritairement financées par les cantons. Il en va de même pour les programmes nationaux en lien avec les consommations et addiction pour lesquels les mesures nationales sont coordonnées par des faîtières comme InfoDrog mais dont les mesures locales sont mises en œuvre par des entités locales.
Cette organisation sur différents niveaux conduit à une mise en œuvre différente d’un canton ou d’une ville à l’autre en fonction des réalités locales ainsi que de cadres juridiques, réglementaires, de financement variables, mais aussi de cultures sociales et politiques différentes. Par ailleurs, la prévention en lien avec le VIH et/ou les consommations mise en œuvre en Suisse se caractérise historiquement par son ancrage « par et pour les personnes concernées ». Cette approche communautaire participative a permis la définition de stratégies tenant compte des réalités vécues, la mise en œuvre des mesures par des pairs favorisant leur déploiement et leur impact. Ces programmes de prévention existants ont pu intégrer les enjeux intersectionnels des consommations sexualisées ou pourraient servir de base pour le développement de projets spécifiques.
Drug checking
Le drug checking existe en Suisse depuis la fin des années 1990. Dans les plus grandes villes, il est aujourd’hui possible de faire tester ses produits de manière anonyme et gratuite, soit lors d’une permanence, soit à un stand durant un événement. Cette offre de drug checking vise plusieurs objectifs :
– Permettre aux personnes de disposer d’informations objectives sur les produits afin de pouvoir décider de les consommer ou non. Dans la pratique, les personnes renoncent souvent à consommer un produit lorsque l’analyse révèle qu’il ne correspond pas à ce qui était attendu ou si elle met en évidence un risque d’intoxication ou de surdose.
– Permettre aux personnes d’échanger avec des personnes formées sur leur consommation. Le drug checking est généralement le premier point de contact des personnes consommatrices avec des professionnel·le·s du domaine. L’expérience montre que les entretiens permettent une évolution des comportements vers une adoption de stratégie efficace de RdR (mode de consommation, gestion des consommations lors d’une session et dans le temps…).
– Permettre aux entités locales et nationales de monitorer les produits en circulation (en complément des analyses des eaux usées et des saisies) et d’émettre des alertes en cas de produits ne correspondant pas à ce qui est annoncé, de produits dangereux en raison de leur composition ou de leur concentration.
– Permettre aux entités locales et nationales d’entrer en contact avec des personnes par ailleurs difficiles à atteindre et de monitorer l’évolution des consommations (produits et modes), des personnes consommatrices de tel ou tel produit dans tel ou tel contexte – notamment sexualisé 9– en complément des données des enquêtes de population. Ici encore, cela permet aux organismes d’adapter leurs stratégies et messages de prévention aux publics à atteindre.
À titre d’exemple, le drug checking a permis de suivre l’évolution de la qualité de la cocaïne en circulation et d’adapter les messages à l’augmentation de la concentration. Dans le domaine du chemsex, le drug checking a permis de confirmer la circulation de cathinones ne correspondant pas au produit annoncé ainsi que le remplacement progressif de la 3-MMC par la 3-CMC, dont le profil de risque est différent.
Au total, environ 4 000 analyses sont réalisées chaque année en Suisse, dont à peu près 500 en mobile. Le nombre est en nette augmentation ces dernières années en raison de l’augmentation du nombre de sites et, surtout, de permanences. Mais cette méthode présente des inconvénients notamment le fait de devoir détruire du produit (frein à l’acceptabilité), les compétences nécessaires à la mise en œuvre et le temps nécessaire pour réaliser l’analyse et avoir certains résultats (parfois plusieurs jours) qui limitent le nombre et le déploiement.
Travail de proximité communautaire
Si la prévention VIH auprès des HSH s’est développée en collaboration avec les organismes communautaires sur le modèle d’une prévention de proximité communautaire (community-based outreach working – ORW), aujourd’hui, les espaces communautaires ne sont plus les mêmes. Les espaces associatifs et commerciaux sont moins nombreux et fréquentés par une minorité des HSH. Les lieux de rencontre extérieurs existent toujours, mais ne sont fréquentés que de manière sporadique. C’est pourquoi les interventions sur les terrains physiques sont autant que possible complétées par leurs pendants dans les espaces numériques (réseaux sociaux et applications de rencontre).
Si des consommations de substances continuent à être observées dans les espaces festifs et dans certains espaces sexualisés, la majorité ont lieu dans des lieux privés ou privatisés. Les personnes souhaitant pratiquer le chemsex se rencontrent aujourd’hui via les applications de rencontre et/ou de messagerie. Atteindre les personnes et ces groupes est devenu plus compliqué. Pourtant, ce travail auprès des communautés reste essentiel afin de pouvoir transmettre et renforcer rapidement et efficacement des connaissances et compétences en lien avec la santé, en particulier auprès de personnes les plus marginalisées. Les enjeux relatifs aux consommations de substances ou encore l’épidémie récente de mpox dans les pays du nord en attestent. Par ailleurs, le contact régulier avec les communautés permet de suivre leurs diverses évolutions, avec leurs besoins et leurs attentes. Et de pouvoir adapter régulièrement les mesures aux nouvelles réalités, mais aussi de découvrir des stratégies et outils développés par les communautés elles-mêmes et qu’il y aurait pertinence à intégrer : nature et qualité des produits consommés au sein du groupe, choix des modes de consommation, initiation/éducation dans une perspective de réduction des risques, tableau de suivi des consommations (ex. GHB/GBL) si possible géré par un responsable, solidarité entre les participants en cas de surdose ou de perte de capacité de discernement (prévention des accidents et des abus sexuels et viols)…
Offres individuelles et collectives
Les offres à destination des personnes consommatrices de substances, et plus particulièrement des HSH pratiquant le chemsex, peuvent être catégorisées selon l’approche et le format. Dans certains cas, il s’agit d’un accueil inconditionnel en vue d’un conseil, voire d’un accompagnement à la réduction des risques et dommages. Dans d’autres, l’arrêt de la consommation, parfois l’abstinence sexuelle, est un prérequis de l’accompagnement dans le rétablissement. Ces deux approches sont complémentaires, car chacune peut répondre aux besoins et attentes des personnes.
L’offre peut être collective ou individuelle. À Zurich, des espaces d’information et d’échange sont mis en place dans des lieux communautaires (Checkpoint Zurich im Gesprach, Let’s talk about Sex & Drugs sur le modèle développé à Berlin). Des tentatives pour ouvrir des espaces similaires ont été menées dans d’autres villes, mais n’ont pas eu le même succès. Des groupes de pairs « chemsex » ont été mis en place par les Checkpoints de Vaud (Lausanne) et Genève.
Plusieurs Checkpoints proposent également des accompagnements individuels spécifiques. Ceux-ci peuvent être assurés par des membres de la communauté gay ayant une formation en soins infirmiers et une expérience dans le domaine des consommations ou bien par des professionnel·le·s de la santé mentale spécialisé·e·s dans les addictions. Mais ces offres spécifiques restent peu nombreuses et concentrées dans les plus grandes villes. En complément ou de manière subsidiaire, les Checkpoints et d’autres organismes actifs dans la prévention mettent progressivement en place des réseaux multidisciplinaires : infectiologie, santé sexuelle et sexologie ; santé psychique et addictologie… afin de proposer une diversité d’offres et un accompagnement complet. L’enjeu est de pouvoir trouver des spécialistes à proximité adéquat·e·s sur cette question à l’intersection de la sexualité (entre hommes), de la consommation (de certaines substances) et de la culture/identité minoritaire (gay) et que les personnes puissent y accéder, notamment financièrement.
L’Aide suisse contre le sida organise régulièrement une table ronde chemsex afin de permettre aux professionnel·le·s de son réseau d’échanger sur leurs réalités de terrain ainsi que sur des enjeux spécifiques auxquels iels ont été confronté·e·s. La plateforme Genres et Sexualité du GREA aborde également les enjeux liés aux consommations sexualisées et particulièrement le chemsex pour un échange entre professionnel·le·s du réseau consommation et addiction.
Opportunités et difficultés rencontrées
Le développement de l’intérêt pour le chemsex a conduit à (re)découvrir les consommations au sein de la communauté gay et des rapports sexuels (entre hommes) sous l’effet de substances. Loin d’une approche objective visant à évaluer les risques réels et à y apporter une réponse adéquate, nous assistons à une flambée de panique morale attisée par des enquêtes/études à la méthodologie discutable et des utilisations de données et autres interprétations loin de la rigueur scientifique.
Cette tendance semble en partie liée à l’institutionnalisation et notamment la médicalisation grandissante de la prévention au sein de laquelle la participation réelle des personnes concernées diminue et avec elle la connaissance de la réalité des différentes communautés. On voit resurgir aujourd’hui une pathologisation des comportements. La sexualité gay multipartenaires est présentée comme « une consommation compulsive et irrépressible de partenaires » voire une « dépendance sexuelle ». Toute consommation est présentée comme un « abus de substance », premier pas sur « la pente glissante » avec des « produits de plus en plus durs, pris de plus en plus souvent et/ou en quantité de plus en plus grande » vers « l’inéluctable dépendance/addiction » avec, pour seule issue possible, la mort. Cette sexualité et/ou consommation étant présentée comme la réponse trouvée par des « personnes psychologiquement atteintes » pour combler « un vide (de sens) dans leur vie » ou autre « blessure narcissique » et qu’il faudrait sauver d’elles-mêmes ces « personnes vulnérables (par nature) ».
Ces postures ne prennent pas en compte la très grande diversité des personnes et des situations et encore moins les ressources dont elles disposent et les stratégies qu’elles ont elles-mêmes mises en place. La majorité des hommes gay-bi et des autres HSH va plutôt bien. Pour autant, certain·e·s membres de ce groupe comme plus largement des communautés LGBTIQ+ ont des difficultés d’ordre biopsychosocial. Cela arrive plus fréquemment que dans le reste de la population, car c’est souvent en lien avec le stress minoritaire et des expériences négatives au cours de leur vie. Certain·e·s personnes LGBTIQ+ peuvent donc avoir besoin d’un accompagnement prenant en compte les enjeux relatifs au genre et à l’orientation sexuelle et les spécificités liées à l’intersection avec les consommations – notamment sexualisées – dans un contexte culturel communautaire empli de ressources.
Les offres adéquates en la matière sont malheureusement encore rares et difficilement accessibles en raison de la surcharge et/ou des difficultés de prise en charge. Ce dont nous avons besoin aujourd’hui pour répondre adéquatement aux enjeux liés aux consommations sexualisés et au chemsex existe, mais la mise en œuvre adéquate et le déploiement rencontrent des obstacles :
Informer objectivement les communautés sur les produits et les stratégies de réduction des risques et dommages grâce à un matériel développé avec les personnes concernées afin de correspondre à leurs réalités et profiter de leurs connaissances et compétences.
Donner un accès réel à des outils et offres adéquates :
– Matériel de safer sex et de safer use.
– Offres intégrées de santé sexuelle : information et conseil ; vaccinations ; dépistages et contrôles ; traitements VIH d’urgence, préventif et thérapeutique ; traitements des autres IST et des hépatites virales ; consultations de sexologie et de couple…
– Drug checking y compris en utilisant le NIRLab (cf. encadré).
– Accompagnement individuel non-pathologisant des personnes LGBTIQ+ notamment des hommes gay-bi et des autres HSH.
– Accompagnement individuel des personnes consommatrices, depuis le conseil en réduction des risques et dommages à la thérapie des addictions.
– Accompagnement collectif et groupes d’autosupport par les pairs dans un espace en dehors de la stigmatisation sociale, moraliste et pathologisante y compris au sein de la communauté.
Afin de répondre de manière efficace aux besoins réels des personnes, les offres doivent être définies et mises en œuvre dans une posture non-jugeante et non-pathologisante et correspondre aux cultures communautaires. Pour atteindre un maximum de personnes, ces offres doivent être déployées au plus près des personnes particulièrement dans les espaces communautaires, voire dans des lieux privés : actions d’information, de dépistage et de drug checking dans les espaces communautaires y compris en dehors des centres urbains. Pour cela, toutes les barrières juridiques et institutionnelles doivent être levées.
La révolution NIRLab
L’École des sciences criminelles de l’Université de Lausanne (UniL) a développé une approche novatrice pour analyser les stupéfiants. Celle-ci se base sur trois outils :
– un appareil portable de la taille d’une lampe de poche utilisant une technique analytique NIR (Near Infra Red / spectroscopie proche infrarouge),
– une application propriétaire IOS/Androïd/PC pouvant fonctionner sur un téléphone portable, une tablette ou un PC,
– un logiciel de traitement statistique des données basé sur des algorithmes de machine learning connecté à une banque de données de plus de 5 000 saisies de stupéfiants.
Le logiciel analyse les données transmises via l’application et retourne le résultat qualitatif (stupéfiant et produits de coupage) et quantitatif (stupéfiant) en trois secondes. Ces outils permettent d’identifier et de mesurer la présence de certaines molécules chimiques avec une précision proche des méthodes d’analyse classiques utilisées en laboratoire. En outre, l’analyse peut être effectuée sans devoir détruire du produit et enlève l’étape de la manipulation du stupéfiant, qui nécessite du temps et des compétences spécialisées.
La principale limite du NIRLab est celle de ne pas reconnaître les substances inconnues et de ne pas toujours permettre une analyse aussi détaillée qu’en laboratoire. Toutefois, avec les protocoles adéquats, cette méthode pourrait remplacer ou compléter les méthodes courantes et permettre l’extension à de nouveaux espaces, tout en réduisant les coûts associés. Par ailleurs, la base de données pourrait être continuellement enrichie par de nouveaux spécimens.
Un projet pilote a permis de démontrer l’efficacité et l’utilité de l’outil, mais des limites juridiques et institutionnelles freinent encore aujourd’hui un déploiement plus large.
Réaliser un monitorage régulier et adéquat des consommations et des rapports sexuels sous l’effet de produit, notamment du chemsex ainsi que des profils des personnes concernées et des incidents. Cela peut se faire en analysant périodiquement des données récoltées au fil de l’eau (BerDa, Étude suisse de cohorte VIH, SwissPrEPared, Drug Checking, analyse des produits saisis et des eaux usées, données des services de secours et de santé) et par des enquêtes périodiques de population autant que possible représentatives (Enquête Suisse sur la Santé, Sexual Health Survey, LGBT Survey…).
L’implication des personnes ayant des consommations sexualisées surtout celles pratiquant le chemsex est essentielle dans la recherche afin que les questionnaires et les analyses de données soient adéquats, que les questionnaires soient largement diffusés, mais aussi que les résultats soient compris et au besoin complétés par des études qualitatives pouvant éclairer les dynamiques individuelles et sociales en jeu. L’évaluation de l’adéquation et de l’efficacité des mesures et des offres devrait également être mise en place dans un processus participatif.
- Agosti-Gonzalez, R., Falcato, L., Grischott, T., Senn, O., & Bruggmann, P. (2023). Hepatitis C antibody test frequencies and positive rates in Switzerland from 2007 to 2017: a retrospective longitudinal study. Swiss Medical Weekly, 153(6), 40085. https://doi.org/10.57187/smw.2023.40085 ↩︎
- Hovaguimian, F., Martin, E., Reinacher, M., Rasi, M., Schmidt, A. J., Bernasconi, E., Boffi El Amari, E., Braun, D. L., Calmy, A., Darling, K., Christinet, V., Depmeier, C., Hauser, C., Läuchli, S., Notter, J., Stoeckle, M., Surial, B., Vernazza, P., Bruggmann, P., Tarr, P Hampel, B. (2022). Participation, retention and uptake in a multicentre pre-exposure prophylaxis cohort using online, smartphone compatible data collection [SwissPrEPared].HIV medicine, 23(2), 146-158. https://doi.org/10.1111/hiv.13175 ↩︎
- https://sexndrugs.ch/ ↩︎
- www.aids.ch/academy ↩︎
- https://grea.ch/formation/sante-sexuelle-et-consommations/ ↩︎
- https://www.bag.admin.ch/bag/fr/home/krankheiten/krankheiten-im-ueberblick/sexuell-uebertragbare-infektionen/freiwillige-beratung-und-testung.html ↩︎
- https://drgay.ch/fr/contacts ↩︎
- https://www.infodrog.ch/fr/aide/indexaddictions.html ↩︎
- https://www.infodrog.ch/fr/publications/publications-par-theme.html#nightlife ↩︎
