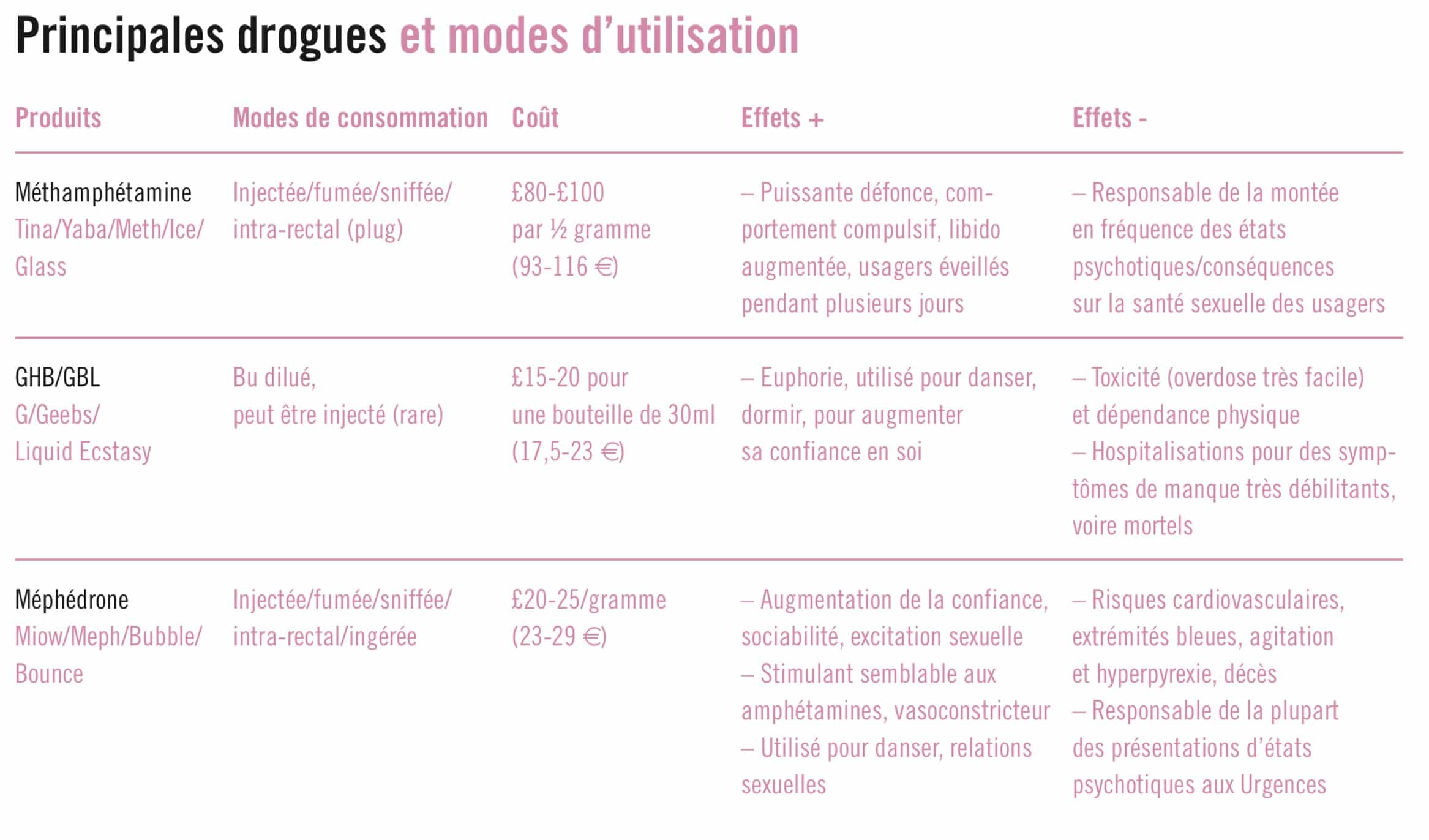
Londres est notoirement connue pour les problèmes relatifs aux abus de drogues ou d’alcool. La pratique du chemsex y a débuté il y a plus de dix ans, et le terme est depuis entré dans le langage courant. Le plus souvent, GHB/méphédrone et méthamphétamine sont consommés dans le but de faciliter et d’améliorer les relations sexuelles. L’analyse des données de l’enquête sur les crimes en Angleterre et Pays de Galle 2011-2013 a montré que l’utilisation des drogues illicites était cinq fois plus élevée chez les HSH que chez les hétérosexuels. Dans la même population HSH, l’utilisation de drogues stimulantes est sept fois plus élevée, et celle de crystal méthamphétamine quinze fois plus élevée comparée aux hétérosexuels.
La pratique du chemsex est très rapidement devenue un problème de santé publique dans la communauté HSH. Si dans les années 1990, les drogues les plus utilisées étaient le cannabis, les amphétamines, la MDMA ou la cocaïne, aujourd’hui il s’agit de méthamphétamine GHB/GBL et méphédrone. La qualité des drogues «classiques» ayant baissé et leur prix ayant augmenté, les usagers de chemsex se sont rabattus sur des nouvelles drogues qui, pour certaines, sont moins chères et procurent des sensations physiques et psychiques plus fortes, durent plus longtemps et sont beaucoup plus «accessibles».
Les gays restent stigmatisés en Angleterre et les victimes de harcèlement, discrimination, en manque de modèle positif et d’estime de soi recourent plus souvent à l’usage de drogues que les autres. Avec l’augmentation des applications de rencontres sur les mobiles et l’existence d’une scène festive gay, l’usage de drogues est souvent considéré comme «obligatoire» par mes patients, qui de plus, ne se considèrent pas comme des «addicts». D’après une étude de la London School of Hygiene and Tropical Diseases, les raisons pour lesquelles les HSH utilisent des drogues avant ou pendant les relations sexuelles sont:
- Libido augmentée, excitation/érections retrouvées
- Assurance, quand ils sont peu sûrs d’eux ou de la qualité de leurs relations sexuelles
- Désinhibition et endurance par rapport à certains actes sexuels
- Sentiment que la qualité des relations sexuelles est augmentée
- Tendance à trouver le(s) partenaire(s) sexuel(s) attirant(s)
- Facilitation d’expérience sexuelle à risque: usage de sextoys /sexe en groupes.
Une réponse locale
Notre clinique, située dans l’un des quartiers les plus pauvres de Londres, possède une cohorte de plus de 2 600 patients, dont une grande partie est composée de migrants et de HSH. Nous avons très vite réalisé que les besoins de nos patients pratiquant le chemsex devenaient de plus en plus complexes. Ces usagers ont les plus forts taux de VIH et de maladies sexuellement transmissibles, et posent un réel problème de santé publique au coeur de Londres (infections sexuelles à répétition/addiction/santé mentale et physique /observance ARV, etc.). Il était donc impératif que ces patients bénéficient d’un support approprié à l’ampleur du phénomène.
Pour pallier ce problème croissant, une permanence chemsex a été créée au sein de notre centre VIH, en décembre 2017. Ouverte une fois par semaine, pendant 3 heures, avec ou sans rendez-vous, elle est très rapidement devenue populaire ! L’équipe est composée d’un addictologue et d’une infirmière psychiatrique. Parmi les consultants, certains ont une simple consommation récréative, d’autres sont plus complexes avec des signes d’anxiété plus ou moins intenses, voire de psychose. Pour le moment, la clinique encadre au maximum 8 patients par session hebdomadaire. Le but de cette permanence est de soutenir les patients HSH de notre centre qui sont engagés dans le chemsex, par le biais d’interventions visant à obtenir des résultats positifs en termes de prévention/gestion du VIH, de santé sexuelle, santé mentale et de dépendance. Les intervenants sont à même de rediriger les patients vers leur service respectif, et ainsi proposer un suivi global.
Avant de diriger nos patient vers notre permanence chemsex, nous leurs posons des questions sur leur consommation de drogues. Les principaux thèmes abordés sont: rapports sexuels sobres, psychose et problèmes de santé mentale (anxiété, paranoïa et dépression), problèmes relationnels, isolement, stress professionnel, problèmes financiers et d’estime de soi. Nous leur demandons aussi ce qu’ils savent des médicaments qu’ils ont consommés, des effets et des risques. Comment ils définissent leur consommation, s’ils ont des rapports sexuels sobres et s’ils ont des comportements sexuels à risque (partenaires multiples, bareback, fisting). S’ils ont été impliqués sans consentement dans une expérience sexuelle et s’ils ont besoin d’être référés pour un soutien supplémentaire…
Réduire les risques
Une fiche descriptive a été créée pour être utilisée par les cliniciens, afin de donner des conseils de réduction des risques aux patients. Je l’utilise en consultation avec les chemsexers: je me renseigne sur le type de relations sexuelles, les modes et occasions de consommation. Tous ne veulent pas ou ne ressentent pas le besoin d’être référés, mais les conseils sur la réduction des risques sont toujours les bienvenus. Les patients utilisateurs de chemsex aiment avoir quelqu’un d’extérieur avec qui discuter de relations et de prises de drogues dans un cadre sexuel, qui les comprend et les écoute sans juger. Beaucoup disent que cet environnement empathique et sans jugement les pousse à consulter et/ou envisager l’arrêt de la pratique du chemsex.
Beaucoup continuent malgré tout à avoir des comportements à risques durant leur utilisation du chemsex (sex parties qui durent plusieurs jours, différents partenaires, pas de port du préservatif, partage de matériel injectable s’ils slamment…). Cette constante prise de risques est expliquée par plusieurs facteurs:
- Les patients séropositifs pour le VIH pensent que les autres infections sont moindres car traitables;
- Ils sont indétectables et savent qu’ils ne peuvent pas contaminer les partenaires négatifs;
- Beaucoup ne pensent pas aux infections par les hépatites B et C;
- Les partenaires négatifs sont sous PrEP;
- Il est très difficile de trouver des partenaires sexuelsHSH à Londres qui ne prennent pas de drogues et/ou ne pratiquent pas le chemsex!
Généralement, les patients qui veulent être référés dans notre clinique le font pour les raisons suivantes:
- Sensation de déconnection avec la réalité;
- Perte de sensations (plus de plaisir sans drogues), dépendance;
- Ils sont effrayés par le nombre de relations sexuelles engagées;
- Leur consommation de drogues / mode de vie chemsex n’est plus compatible avec une vie sociale / leur travail etc.;
- Ils ne peuvent plus subvenir financièrement à leur consommation de drogues;
- Ils se sont prostitués pour avoir une dose;
- Ils ont fait une overdose et ont été envoyés vers notre service.
Nous n’avons pas encore reçu de patient ayant besoin d’une hospitalisation en urgence, mais nous recevons les patients qui ont fait des overdoses et travaillons avec eux. L’équipe chemsex rend visite aux patients hospitalisés pour overdose dans notre hôpital, en attendant qu’ils puissent se déplacer dans notre service.
La popularité de notre clinique est proportionnelle à l’ampleur du problème. Nous y avons répondu en incluant une consultation chemsex au sein de notre service VIH, et la majorité des autres services VIH/santé sexuelle à Londres font de même pour être inclusifs et répondre aux besoins de la population HSH, ainsi qu’au problème de santé publique posé par le chemsex. Depuis l’ouverture de cette clinique, tous les staffs ont été formés à la question du chemsex.
Malheureusement, le chemsex n’est pas la priorité du gouvernement anglais, et cela fait plus de deux ans que les fonds alloués aux cliniques VIH/santé sexuelle sont en baisse. Plusieurs cliniques ont dû fermer, et celles qui sont encore actives ont d’énormes problèmes budgétaires, ce qui n’aide ni les patients en besoin de soins spécifiques, ni à la rétention du personnel de ces cliniques.
Les services de l’hôpital
— Une consultation de dépistage des IST et de santé sexuelle des patients HSH, quel que soit leur statut VIH,
— Une consultation qui délivre gratuitement la PrEP en collaboration avec notre propre équipe de recherche.
Elle est dédiée aux patients sexuellement actifs avec un partenaire séropositif ou qui ont des relations sexuelles non protégées avec plusieurs partenaires, et qui souhaitent bénéficier de ce traitement.
— Une consultation dédiée uniquement au dépistage et traitement des IST de nos patients VIH, et aux vaccinations contre le HPV et les hépatites A et B,
— Une consultation dédiée au suivi des patients coinfectés VIH/VHB et au traitement de l’hépatite C des patients VIH,
— Une clinique qui accueille les personnes transsexuelles et/ou en transition ainsi que leurs amis/partenaires, afin de leur apporter conseils, proposer des dépistages des IST/traitements.
Toutes ces consultations sont intrinsèques à notre hôpital, travaillent ensemble et sont liées entre elles. Nous communiquons aussi avec les services attachés à d’autres hôpitaux, et y référons certains patients en fonction des besoins ou de leur localisation.
