Longtemps, le poids massif de l’infection VIHVIH Virus de l’immunodéficience humaine. En anglais : HIV (Human Immunodeficiency Virus). Isolé en 1983 à l’institut pasteur de paris; découverte récemment (2008) récompensée par le prix Nobel de médecine décerné à Luc montagnier et à Françoise Barré-Sinoussi. et du sidaSida Syndrome d’immunodéficience acquise. En anglais, AIDS, acquired immuno-deficiency syndrome. dans les pays d’Afrique subsaharienne, avec un niveau beaucoup plus élevé chez les femmes que chez les hommes, a conduit à négliger la problématique du sexe entre hommes dans les études, les discours et les actions. À la fois malgré et à cause du rejet, et souvent de la répression de l’homosexualité dans de nombreuses sociétés africaines, des pressions communautaires face au déni du caractère universel de l’attraction entre personnes de même sexe, le sujet a pris de l’importance depuis le tournant des années 2000 tant dans les actions que dans les recherches.
Les hommes ayant des rapports sexuels avec des hommes (HSH) ont depuis été intégrés à la liste des populations les plus exposées aux côtés des travailleuses du sexe, les adolescentes et les jeunes femmes notamment, des femmes enceintes, tandis que la création de programmes de santé spécifiques pour ces populations-clés était demandée. Rappelons que, même dans les pays d’épidémie «généralisée », les populations-clés comptent pour une part importante dans la dynamique épidémiologique et justifient que l’épidémiologie se penche sur ces HSHHSH Homme ayant des rapports sexuels avec d'autres hommes. qu’ils se définissent comme homosexuels, bisexuels ou même comme hétérosexuels ayant des partenaires occasionnels hommes.
C’est l’objet de deux revues bibliographiques récentes qui s’intéressent aux niveaux de prévalencePrévalence Nombre de personnes atteintes par une infection ou autre maladie donnée dans une population déterminée. du VIH chez les HSH selon qu’ils ont exclusivement des partenaires masculins ou aussi des partenaires féminines.
Une prévalence du VIH moins élevée chez les HSH bisexuels
La première, celle de Joseph Larmarange et Christophe Broqua, parue fin 2022 dans le numéro spécial de la revue Santé publique sur les minorités sexuelles et de genre1Larmarange J, Broqua C. Les hommes bisexuels sont moins exposés au virus de l’immunodéficience humaine que les homosexuels exclusifs en Afrique subsaharienne. Santé Publique. 2023;34(HS2):123-132. 10.3917/spub.hs2.0123. PMID: 37336726., met en évidence en Afrique subsaharienne une prévalence du VIH moins élevée chez les HSH bisexuels par rapport à ceux qui ont des relations exclusivement homosexuelles.
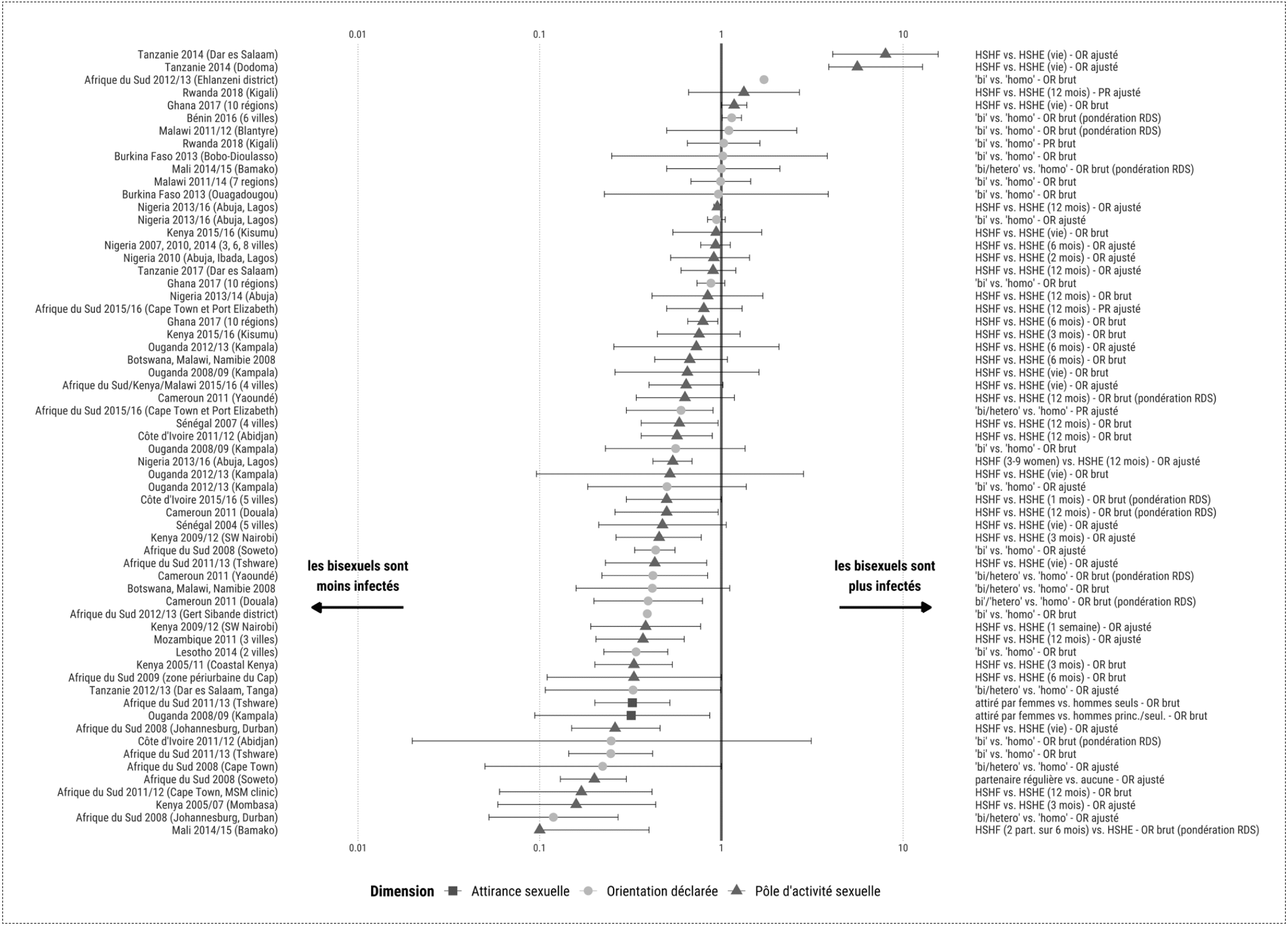
HSHF : hommes ayant des rapports sexuels avec des hommes et des femmes, selon la période considérée ; HSHE : homme ayant des rapports sexuels avec des hommes exclusivement ; RDS : respondent-driven sampling, échantillonnage déterminé par les répondants. Les barres horizontales indiquent les intervalles de confiance à 95 %.
Source.
Les deux auteurs conduisent depuis 2005 une veille bibliographique sur minorités sexuelles et genre en Afrique. Ils ont mené leur analyse narrative en sélectionnant les études qui présentent une mesure de la prévalence et/ou de l’incidence du VIH parmi les HSH en fonction de relations rapportées comme exclusives avec des hommes ou aussi avec des femmes, ou encore par le degré d’attirance unique, dominante ou égale vers les hommes et les femmes ou par l’autodéclaration de l’orientation sexuelle.
Parmi les 355 publications de la base de données, 41 apportent des ratios de prévalence et 8 d’incidence. De nombreux pays d’Afrique subsaharienne, en général des villes, sont représentés dans cette masse bibliographique. Les méthodes d’enquête en général ne reposent pas sur des échantillons aléatoires et utilisent des périodes de référence pour l’activité sexuelle variables de 3, 6, 12 mois. Les auteurs utilisent le rapport entre la prévalence ou l’incidence chez les bisexuels par rapport aux homosexuels exclusifs : pour la prévalence, on dispose ainsi de 62 mesures, dont certaines sont calculées de plusieurs façons au sein des mêmes études. Au total, 9 mesures sur 62 donnent un ratio supérieur à 1 (prévalence supérieure chez les bisexuels), égal à l’unité dans un cas et supérieur à l’unité pour 52 mesures. Avec les intervalles de confiance à 95%, on observe que 30 diffèrent de 1, indiquant une différence statistiquement significative et que, parmi ces 30, 26 indiquent un niveau supérieur de prévalence du côté des HSH exclusifs.
En ce qui concerne l’incidence, les études sont moins nombreuses (3 au Kenya, 1 en Afrique du Sud, 1 au Bénin, 1 au Nigéria). L’incidence est mesurée au sein de cohortes prospectives. Une seule étude rapporte une incidence plus élevée chez les HSH déclarant aussi une activité sexuelle avec des femmes que chez les homosexuels exclusifs, mais cette différence n’est pas significative. Dans les autres études, seules 2 études menées au Kenya donnent des rapports d’incidence ajustés indiquant un risque supérieur pour les HSH exclusifs.
Bisexuels, moins de rapports avec des hommes, plus loin des réseaux sexuels
Les auteurs apportent des éléments pour expliquer ces observations d’une exposition moindre des bisexuels :
- Tout d’abord, des différences comportementales relatives à la fréquence des rapports, moins de rapports avec des hommes pour les bisexuels, moins de partenaires et moins souvent pénétratifs; ceci sans que la différence dans l’utilisation du préservatif avec des hommes ou des femmes soit mise en évidence entre bisexuels et homosexuels exclusifs;
- Ensuite, des différences de perception des risques: ici la notion que les bisexuels seraient moins acculturés à la prévention des hommes entre eux n’est pas étayée par des résultats convergents.
Si les auteurs s’intéressent dans cet article à la singularité de la bisexualité masculine, ils soulignent qu’elle n’est qu’une des facettes de la diversité des sexualités homosexuelles et rappellent que les offres communautaires sont les mieux à même de s’y ajuster dans leurs réponses. On lira avec intérêt le chapitre Orientation sexuelle et identité de genre : quelles catégories d’enquête en Afrique subsaharienne ? qu’ils ont signés récemment dans le livre de Wilfried Rault et Mathieu Trachman, Minorités de genre et de sexualité: objectivation, catégorisations et pratiques d’enquête. Ined Éditions, pp.191-207, 2023, Méthodes et Savoirs, 978-2-7332-8036-2. ⟨10.4000/books.ined.19336⟩. ⟨hal-04194856⟩;
Une revue orientée par la question de la passerelle entre populations: l’exposition au VIH des femmes partenaires d’HSH
Parue en 2024 dans AIDS, la synthèse de Marion Fiorentino et co-auteurs2Fiorentino M, Yanwou N, Gravier-Dumonceau Mazelier R, Eubanks A, Roux P, Laurent C, Spire B. Sexual behaviours and risk with women in MSM in sub-Saharan Africa. AIDS. 2024 Mar 1;38(3):273-287. doi: 10.1097/QAD.0000000000003787. Epub 2024 Feb 1. PMID: 38300157; PMCID: PMC10842665. s’interroge sur les comportements sexuels des HSH qui pourraient constituer un risque de diffusion en population générale en raison de leurs rapports avec des femmes, une «passerelle» possible de cette diffusion.
L’autrice principale et ses co-auteurs ont réalisé une revue systématique et fouillée des publications scientifiques qui comportent des informations sur la bisexualité masculine en Afrique subsaharienne. D’une recherche méthodique des bases bibliographiques (arrêtée à 2021), ils ont extrait les articles apportant les informations sur les rapports sexuels avec des femmes cis-genres dans les 12 derniers mois.
Les indicateurs retenus sont les rapports sexuels récents avec des femmes et les pratiques à risque de transmission élevé: rapport sans préservatif, sexe anal, sexe anal non protégé, sexe transactionnel, partenaires féminines multiples. La présentation des résultats distingue les grandes régions d’Afrique subsaharienne: Ouest, Centre, Est et Sud. Par région, les valeurs ont été poolées en tenant compte de l’hétérogénéité des informations disponibles.
La moisson des 5098 articles initiaux a abouti à l’extraction de 380 articles correspondant à 277 études, dont 87 ont été sélectionnées eu égard aux critères retenus, menées dans 25 pays différents. Les méthodes poussées de méta-analyse ont été utilisées. La présentation met en évidence la diversité des études dans les tailles d’échantillon, les comportements documentés et leur période de référence (3 mois, 6 mois ou 12 mois ou encore dernier rapport).
Moins de 3 partenaires femmes sur les 6 derniers mois pour les HSH d’Afrique de l’Ouest
Les proportions d’hommes ayant des rapports avec des partenaires féminines sont estimées selon les régions et les durées de référence à 58% (IC 95% 33-83%) sur 3 mois en Afrique de l’Est, sur 6 mois 47% (IC 95% 32-52%) en Afrique de l’Ouest, mais 27% (IC95% 13-48%) en Afrique du Sud et pour ces mêmes régions respectivement 50% (IC95% 39-62%) et 29% (IC95% 22-38%) sur 12 mois. En Afrique centrale, ces chiffres sur une seule étude disponible sont 33% et 50%. La proportion de rapports sans préservatif n’a pu être calculée que pour les 8 études menées en Afrique de l’Ouest avec une valeur de 23% (16-32%).
Le nombre de partenaires féminines est plus rarement documenté avec une moyenne de 0,5 à 2,4 sur 6 mois (données disponibles pour des pays d’Afrique de l’Ouest et du Sud). Trois études rapportent la fréquence des hommes pratiquant le sexe anal avec leurs partenaires femmes avec des proportions variant de 22% sur 2 mois dans une étude au Nigeria à 8% sur 12 mois au Sénégal.
Un survol de 28 études qualitatives complète ces quantifications et amène à énumérer les motifs, les contextes et les attentes vis-à-vis de la bisexualité: conformité aux normes ou à la pression à l’hétérosexualité, stigmatisation, pressions financières amenant les uns à des relations homosexuelles transactionnelles, les autres à rechercher un bénéfice économique de relations avec des femmes ou encore difficulté à avoir des relations avec des femmes ou à utiliser le préservatif. Dans la discussion les auteurs mettent l’accent sur la stigmatisation de l’homosexualité, en mettant en avant la différence entre les différentes régions d’Afrique (Ouest, Centre et Est) et l’Afrique du Sud où ces relations bisexuelles sont moins fréquentes, car l’homosexualité y serait mieux acceptée.
La bisexualité masculine contribue-t-elle à l’épidémie VIH chez les femmes?
Les relations des HSH avec des femmes, l’absence de protection pour une minorité, une pratique du sexe anal pourraient constituer selon Fiorentino et ses coauteurs une «passerelle» de l’épidémie d’une population exposée, vers la population générale, moins exposée.
Cet argumentaire vaut probablement au niveau individuel, mais les données présentées sont moins convaincantes au niveau populationnel compte tenu de la sur-épidémie importante chez les femmes en Afrique qui ont des taux de prévalence très souvent multipliés par 2 par rapport aux hommes. En quelque sorte, les rapports sociaux de genre homme-femme jouent sans doute plus fort que la bisexualité dans la dynamique de l’épidémie défavorable aux femmes, surtout aux jeunes filles et jeunes femmes en Afrique subsaharienne. Pour autant, les données présentées de façon très structurée dans cette méta-analyse apportent des éléments pour la définition de programmes de prévention.
Et en France, les HSH nés à l’étranger, notamment en Afrique subsaharienne sont-il sur-exposés ?
Cette hypothèse d’une spécificité des contextes de l’homosexualité masculine interrogée dans les articles rapportés ci-dessus renvoie au questionnement sur les populations africaines ou afro-descendantes en France, adressé par Christophe Broqua et Annie Velter dans leur article: Les hommes nés en Afrique ou afro-descendants qui ont des pratiques homosexuelles sont-ils surexposés au VIH/sida en France? (sous presse)
Dans les dernières années en France, la surveillance épidémiologique a relevé que le nombre de nouveaux diagnostics de HSH nés à l’étranger ne baissait pas, mais avait tendance à augmenter à la différence de la baisse significative chez les HSH natifs (BSP 2023). Il est toutefois important de noter que, après l’interruption liée à la crise covidCovid-19 Une maladie à coronavirus, parfois désignée covid (d'après l'acronyme anglais de coronavirus disease) est une maladie causée par un coronavirus (CoV). L'expression peut faire référence aux maladies suivantes : le syndrome respiratoire aigu sévère (SRAS) causé par le virus SARS-CoV, le syndrome respiratoire du Moyen-Orient (MERS) causé par le virus MERS-CoV, la maladie à coronavirus 2019 (Covid-19) causée par le virus SARS-CoV-2. les migrations ont fortement repris ces dernières années: +52% d’entrées d’étrangers en France selon l’Insee entre 2020 et 2022.
Face à ces chiffres, Christophe Broqua et Annie Velter posent la question des conditions sociales de l’arrivée en Europe et en France, de l’accès à la prévention combinée, mais aussi des pratiques et des contextes de la sexualité (bisexualité, formes de l’hétéronormativité, mixité ethno-raciale dans les rapports entre hommes, etc.) qui peuvent augmenter le risque d’être infecté par le VIH. Arguant que les enquêtes passées ou récentes ne permettent pas de documenter ces questions (participation aux échantillons de convenance, définition des catégories, taille des groupes concernés dans les enquêtes générales, pertinence des questionnaires), ils proposent de faire une étude spécifique sur les HSH nés en Afrique subsaharienne ou affiliés aux diasporas africaines en France, en y incluant jusqu’aux hommes afro-caribéens.
Cette option extensive sur les contours des diasporas africaines aura à être argumentée, car l’étude récente Ganyméde montre une large distribution des origines des hommes séropositifs nés hors de France dans laquelle les Africains ne sont pas majoritaires; en outre les hommes venant des pays du Maghreb qui constituent la part dominante des arrivées en France représentent aussi une part importante aussi bien dans les enquêtes en population que parmi les PVVIHPVVIH Personne vivant avec le VIH
La grande enquête Santé, Vie affective et sexuelle 2023, dont les premiers résultats seront présentés avant la fin 2024, permettra aussi cette fois avec une grande taille d’échantillon, de mieux représenter les minorités sexuelles et de genre et aussi ethno-raciales. L’enquête Vespa 3 auprès des PVVIH prises en charge en France avec les mêmes variables apportera aussi des informations majeures.
D’autres études sur la place des HSH d’Afrique sub-saharienne dans l’épidémiologie du VIH sont en tout cas nécessaires afin d’améliorer la réponse face au VIH, en Afrique comme en Europe.
Bibliographie
Larmarange J, Broqua C. Les hommes bisexuels sont moins exposés au virus de l’immunodéficience humaine que les homosexuels exclusifs en Afrique subsaharienne. Santé Publique. 2023;34(HS2):123-132. 10.3917/spub.hs2.0123. PMID: 37336726.
Fiorentino M, Yanwou N, Gravier-Dumonceau Mazelier R, Eubanks A, Roux P, Laurent C, Spire B. Sexual behaviours and risk with women in MSM in sub-Saharan Africa. AIDS. 2024 Mar 1;38(3):273-287. doi: 10.1097/QAD.0000000000003787. Epub 2024 Feb 1. PMID: 38300157; PMCID: PMC10842665.
Broqua C, Velter A Les hommes nés en Afrique ou afro-descendants qui ont des pratiques homosexuelles sont-ils surexposés au VIH/sida en France ? Santé publique 2024, in press
