D’après Lee MJ et al., abstr. 142, actualisé.
Les cas index étaient des patients VIHVIH Virus de l’immunodéficience humaine. En anglais : HIV (Human Immunodeficiency Virus). Isolé en 1983 à l’institut pasteur de paris; découverte récemment (2008) récompensée par le prix Nobel de médecine décerné à Luc montagnier et à Françoise Barré-Sinoussi. + Covid-19Covid-19 Une maladie à coronavirus, parfois désignée covid (d'après l'acronyme anglais de coronavirus disease) est une maladie causée par un coronavirus (CoV). L'expression peut faire référence aux maladies suivantes : le syndrome respiratoire aigu sévère (SRAS) causé par le virus SARS-CoV, le syndrome respiratoire du Moyen-Orient (MERS) causé par le virus MERS-CoV, la maladie à coronavirus 2019 (Covid-19) causée par le virus SARS-CoV-2. PCR + hospitalisés entre le 1er février et le 31 mai 2020. Les patients séronégatifs ont été appariés aux PVVIHPVVIH Personne vivant avec le VIH jusqu’à un ratio de 3: 1 sur 6 sites en Angleterre, par site hospitalier, date du test ± 7 jours, âge ± 5 ans, sexe. Le critère de jugement principal était les patients obtenant une amélioration ≥ 2 points sur l’échelle OMS de 7 points ou une sortie de l’hôpital. Les caractéristiques de base et les résultats ont été analysés par régression des risques proportionnels de Cox stratifiés. Le modèle a été ajusté en fonction de l’origine ethnique, du score de fragilité clinique, de l’indice de masse corporelle, de l’hypoxie de base, de la durée des symptômes, de l’hypertension, du diabète, de la malignité, des maladies cardiaques, pulmonaires et rénales.
68 PVVIH et 181 patients séronégatifs pour le VIH ont été inclus sur 6 612 patients hospitalisés sur la période, dans les différents sites.
Les patients depuis le diagnostic du VIH, des CD4 à 352/mm3, 97,1 % ont une charge viraleCharge virale La charge virale plasmatique est le nombre de particules virales contenues dans un échantillon de sang ou autre contenant (salive, LCR, sperme..). Pour le VIH, la charge virale est utilisée comme marqueur afin de suivre la progression de la maladie et mesurer l’efficacité des traitements. Le niveau de charge virale, mais plus encore le taux de CD4, participent à la décision de traitement par les antirétroviraux. indétectable < 200 copies/mL et 47,6 % étaient sous inhibiteurs de l’intégrase.
En termes de caractéristiques initiales ou de comorbidités, les PVVIH sont, par rapport aux sujets non infectés par le VIH, plus fréquemment avec une atteinte rénale terminale ou dialysés, avec une atteinte hépatique Child B ou C, avec un score de fragilité plus élevé, et plus souvent noirs/autre minorité.
Sur le critère “amélioration ≥ 2 points sur l’échelle OMS de 7 points ou sortie de l’hôpital”, les résultats sont les suivants :
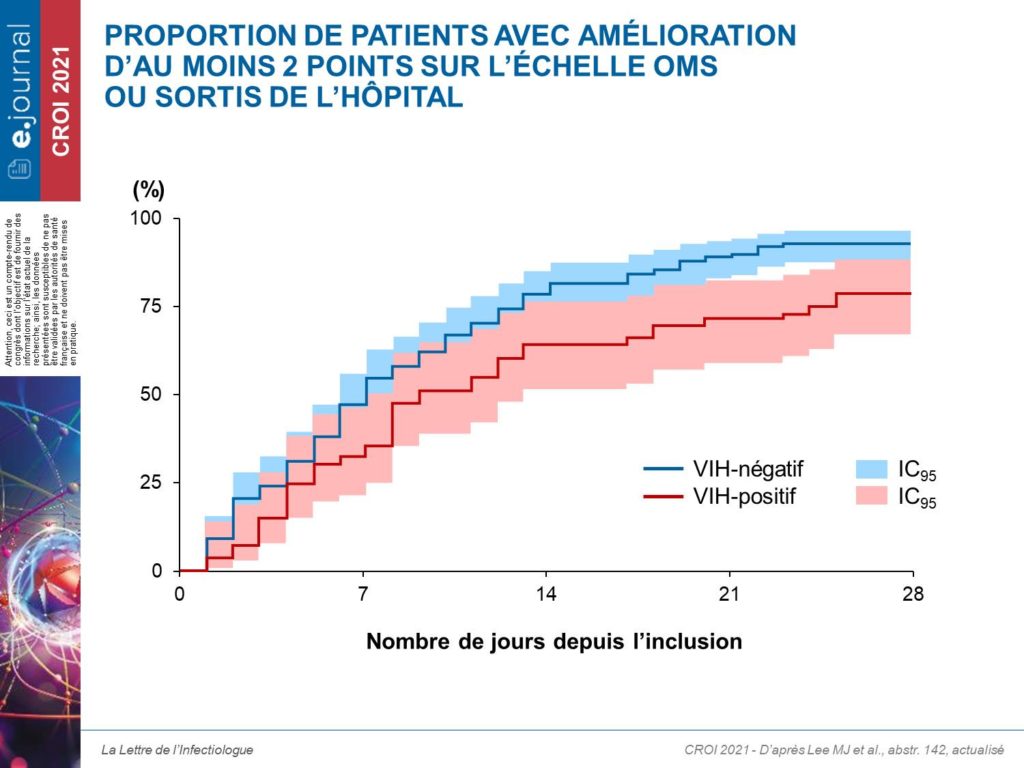
Les PVVIH avaient un hazard-ratio de 0,57 (IC95 : 0,39-0,85 ; p = 0,005) d’obtention d’une amélioration de 2 points ou sortie de l’hôpital par rapport aux patients séronégatifs pour le VIH. En revanche, aucune différence sur la mortalité à J28 entre les 2 groupes.
L’effet du statut VIH est atténué (aHR = 0,70 ; IC95 : 0,43-1,17 ; p = 0,18) après ajustement dans le modèle multivarié avec le score de fragilité (aHR = 0,79 ; IC95 : 0,65-0,95 ; p = 0,011), d’avoir un cancer évolutif (aHR = 0,37 ; IC95 : 0,17-0,82 ; p = 0,01) ou un IMC < 25 (aHR = 0,46 ; IC95 : 0,21-0,99 ; p = 0,047) ayant un impact plus important sur le critère de jugement principal. En termes de critères de jugement secondaires, il n’y a pas de différence sur le décès ou le recours à la ventilation mécanique ou d’amélioration des critères OMS à J28.
Bien que les PVVIH aient moins de chances d’obtenir une amélioration ou une sortie de l’hôpital, après ajustement, l’effet du statut VIH est atténué. Une fragilité de base accrue et des tumeurs malignes actives restent associées à de moins bons résultats pour la Covid-19.
Cet article a été publié initialement dans le e-journal de « La Lettre de l’infectiologue » couvrant la conférence, nous le reproduisons ici avec leur aimable autorisation.
